Co to jest ospa wietrzna i jakie są jej przyczyny?
Jest to choroba zakaźna wywołana przez wirusa ospy wietrznej i półpaśca (Varicella-zoster virus – VZV). Źródłem zakażenia jest chory człowiek. Choroba jest niezwykle zaraźliwa. Wirus przenosi się drogą kropelkową oraz z ruchem powietrza na odległość do kilkudziesięciu metrów – stąd nazwa ospa wietrzna. Zakaźna jest także treść pęcherzyków ospowych. Człowiek chory zakaża osoby z otoczenia 1–2 dni przed pojawieniem się charakterystycznej wysypki, przestaje zaś zakażać dopiero wówczas, gdy wszystkie pęcherzyki przyschną, a strupki odpadną, co trwa około tydzień. Okres wylęgania, czyli czas, jaki upływa od chwili wtargnięcia wirusa do organizmu do wystąpienia pierwszych objawów choroby, waha się od 10 do 21 dni, średnio 14 dni (może ulec wydłużeniu do 28 dni u osób ze zmniejszoną odpornością).
Choroba dotyczy głównie dzieci i najczęściej przebiega łagodnie, jednak ostatnio obserwuje się zwiększenie liczby zachorowań wśród młodzieży i osób dorosłych, u których przebieg zakażenia jest cięższy i większy jest odsetek powikłań.
Najczęstszym powikłaniem jest nadkażenie bakteryjne wykwitów ospowych, często prowadzące do powstawania blizn. Rzadsze, ale bardziej groźne powikłania, to: zapalenie płuc, ucha środkowego, mięśnia sercowego, opon mózgowo-rdzeniowych, mózgu, móżdżku. U noworodków i osób z niedoborami odporności choroba może mieć skutek śmiertelny. Szczególnie niebezpieczne jest chorowanie kobiety ciężarnej, gdyż może doprowadzić do zakażenia płodu.
Po przechorowaniu ospy wytwarza się trwała odporność. Jednak wirus pozostaje do końca życia w stanie utajenia w zwojach nerwowych i pod wpływem nieswoistych bodźców, zwykle osłabienia odporności, może się uaktywnić, wywołując półpasiec. Choroba ta występuje głównie u ludzi starszych, cechuje się znaczną bolesnością zajętych obszarów (neuralgia) i tendencją do przewlekania się. Wykwity skórne pojawiają się lokalnie wzdłuż obszarów unerwienia, najczęściej na klatce piersiowej lub twarzy i dotyczą zwykle jednej strony ciała. Niebezpieczne jest zajęcie narządu wzroku lub słuchu.
Uwaga
Kontakt z osobą chorą na półpasiec również grozi zachorowaniem na ospę!
Jak często występuje ospa wietrzna?
Ospa wietrzna jest najczęstszą chorobą zakaźną wieku dziecięcego. Szacuje się, że zakażonych jest nawet do 95% populacji. W Polsce każdego roku notuje się około 200 tys. zachorowań. Jednak w związku z wprowadzeniem szczepień przeciwko ospie można przewidywać, że liczba osób podatnych na zakażenie, a zatem i odsetek zachorowań, będzie się sukcesywnie zmniejszać.
Jak się objawia ospa wietrzna?
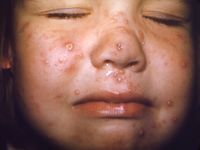
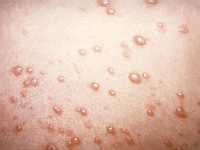
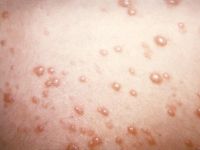 Ryc. Pęcherzyki ospy wietrznej (fot. Public Health Image Library)
Ryc. Pęcherzyki ospy wietrznej (fot. Public Health Image Library) Choroba zaczyna się gorączką, bólem głowy, złym samopoczuciem. Następnie, zwykle w 2. dobie gorączki, pojawia się wysypka. W kilku rzutach kolejno powstają plamki, grudki, a następnie pęcherzyki, które przysychają w krosty. Przemiana wykwitów trwa zwykle do 7 dni. Wysypka jest rozsiana na całym ciele. Towarzyszy jej nasilony świąd skóry. Drapanie może powodować nadkażanie wykwitów i powstawanie blizn. U noworodków z ospą wrodzoną (występuje sporadycznie) obserwuje się zaburzenia rozwoju, małą urodzeniową masę ciała, objawy neurologiczne (małogłowie, wodogłowie, zapalenie mózgu, opóźnienie rozwoju ruchowego i umysłowego), wady gałek ocznych (małoocze, zaćma, zanik nerwów wzrokowych powodujący ślepotę, zapalenie siatkówki), bliznowate zmiany skórne, niedorozwój kończyn. Zachorowanie matki kilka dni przed porodem lub po porodzie jest bardzo niebezpieczne dla noworodka, u którego może się rozwinąć wirusowe zakażenie wielonarządowe o ciężkim przebiegu.
Co robić w razie wystąpienia objawów?
Z chwilą wystąpienia objawów należy się zgłosić do lekarza. Istotny jest stały kontakt z lekarzem i świadomość powikłań grożących choremu. Lekarz decyduje o konieczności zastosowania leku przeciwwirusowego oraz o ewentualnej hospitalizacji pacjenta.
Jak lekarz stawia diagnozę?
Zmiany skórne występujące w przebiegu ospy wietrznej i półpaśca są na tyle charakterystyczne, że ustalenie rozpoznania zwykle nie nastręcza trudności. Możliwe jest wykonanie badań serologicznych, izolacja wirusa z płynu pobranego z pęcherzyków ospowych (hodowla tkankowa) oraz wykrywanie materiału genetycznego wirusa techniką PCR.
Jakie są sposoby leczenia?
W ostrym okresie choroby zalecane jest leżenie w łóżku. W ospie o łagodnym przebiegu stosuje się zwykle tylko leczenie objawowe, mające na celu obniżenie gorączki i złagodzenie świądu. Dostępne są preparaty do stosowania miejscowego działające osuszająco i przeciwświądowo, jednak mogą one sprzyjać nadkażeniom bakteryjnym. Kąpiele przynoszą ulgę i powinny być stosowane codziennie. W postaciach choroby o cięższym przebiegu oraz u osób z obniżoną odpornością stosuje się acyklowir, który uniemożliwia podziały i namnażanie się wirusa i przez to skraca i łagodzi przebieg choroby. W wybranych przypadkach stosowana jest swoista immunoglobulina (czyli przeciwciała). Chorzy, u których wystąpią powikłania oraz osoby z zaburzeniami odporności, wymagają hospitalizacji i leczenia specjalistycznego.
Czy możliwe jest całkowite wyleczenie?
U osób ze sprawnym układem odporności następuje samoistne wyleczenie, jednak wirus nie ulega eliminacji z organizmu, pozostając w stanie utajenia. Możliwa jest zatem reaktywacja, zwykle po wielu latach, w postaci półpaśca. Następstwem przebycia ospy mogą być blizny w miejscu wykwitów ospowych, zwłaszcza jeśli doszło do nadkażenia bakteryjnego. W przypadku powikłań mogą wystąpić trwałe następstwa, głównie kardiologiczne i neurologiczne. Najpoważniejsze konsekwencje obserwuje się w zakażeniu wrodzonym, które może prowadzić do ciężkiego kalectwa. U osób z obniżoną odpornością przebieg choroby może być nawet śmiertelny.
Co trzeba robić po zakończeniu leczenia?
Nie jest wymagany dalszy nadzór medyczny u osób, u których ospa przebiegała typowo i bez powikłań. Chorzy, u których wystąpiły powikłania lub przebieg choroby był ciężki i spowodował uszkodzenia narządowe, wymagają dalszej specjalistycznej kontroli medycznej, w tym neurologicznej, kardiologicznej, okulistycznej oraz rehabilitacji medycznej.
Co robić, aby uniknąć zachorowania?
Istnieje skuteczna szczepionka chroniąca przed zakażeniem. W niektórych krajach (Stany Zjednoczone, wybrane kraje europejskie) szczepienie przeciwko ospie wietrznej jest obowiązkowe. W Polsce jest to szczepienie zalecane dla wszystkich, którzy jeszcze nie chorowali, szczególnie zaś dla dzieci z ostrą białaczką limfoblastyczną w okresie remisji. Jeżeli szczepienie zostanie wykonane w ciągu 72 godzin po kontakcie z osobą chorą, może ochronić przed zachorowaniem lub złagodzić przebieg choroby. Chorzy na ospę powinni być separowani, aby nie rozprzestrzeniać infekcji. W placówkach zamkniętych (szpitale, domy opieki) zaleca się izolowanie chorych i separowanie osób, które się z nimi kontaktowały. Osobom z kontaktu, u których istnieje duże ryzyko powikłań oraz noworodkom matek chorych w okresie okołoporodowym, podaje się swoistą surowicę zawierającą przeciwciała ochronne. U kobiet planujących ciążę, które nie przechorowały ospy, zaleca się szczepienie, pamiętając, że przez 3 miesiące po podaniu szczepionki nie powinny zachodzić w ciążę.
Ospa wietrzna w pytaniach i odpowiedziach
Czy u niemowląt ospa wietrzna ma łagodniejszy przebieg? »Ospa wietrzna – ile dawek szczepienia? »
Czy zaszczepienie niemowlęcia w okresie wylęgania ospy u rodzeństwa jest bezpieczne? »
Przeniesienie zakażenia wirusa ospy wietrznej i półpaśca »
Szczepienie w czasie choroby »
Czy druga dawka szczepionki przeciwko ospie wietrznej jest konieczna? »
Bezpłatne szczepienie przeciwko ospie wietrznej – dla kogo? »
Higiena podczas zachorowania na ospę wietrzną »
Do kiedy dziecko zaraża ospą? »
Witaminy dla dziecka chorego na ospę wietrzną »
Czy antybiotyk zmniejsza odporność poszczepienną? »