Cukrzyca typu 1 o podłożu autoimmunologicznym jest to postać cukrzycy najczęściej występująca u dzieci i młodzieży, chociaż może się ujawniać także później.
Ta późno ujawniająca się postać określana jest mianem cukrzycy typu LADA (latent autoimmune diabetes in adults; powoli rozwijająca się autoimmunologiczna cukrzyca dorosłych).
Etiopatogeneza cukrzycy typu 1
Pomimo ogromnego postępu wiedzy w ostatnich dekadach i coraz częstszego występowania cukrzycy typu 1 u dzieci, wciąż pozostaje ona chorobą o nie do końca wyjaśnionej etiologii. Obecnie ogólnie przyjęto pogląd, że cukrzyca rozwija się u osób predysponowanych genetycznie z udziałem czynników środowiskowych. Badania genetyczne wykazały, że dziedziczenie skłonności do zachorowania na cukrzycę typu 1 jest wielogenowe (czyli zależy od wielu różnych genów). Wprawdzie nowe zachorowania na cukrzycę typu 1 w 85–90% przypadków dotyczą dzieci, u których wśród krewnych pierwszego stopnia nie występuje choroba, jednak ryzyko zachorowania u osób rodzinnie obciążonych występowaniem cukrzycy jest znacznie większe niż w normalnej populacji.
Istotą choroby jest niedobór insuliny spowodowany z reguły powolną, lecz ostateczną autodestrukcją komórek β. Do klinicznego ujawnienia choroby dochodzi wówczas, gdy ok. 80% komórek produkujących insulinę zostanie zniszczonych i organizm nie ma możliwości utrzymania stanu równowagi gospodarki węglowodanowej (ryc. 1).
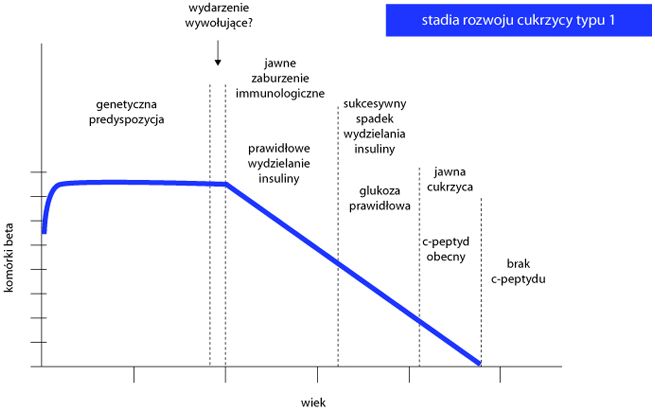
Ryc. 1. Sekwencja wydarzeń prowadzących do rozwoju cukrzycy typu 1
Nie ustalono jednak jednoznacznie dlaczego dochodzi do uruchomienia procesów autoimmunizacji ani też nie zidentyfikowano czynników wpływających na szybkość destrukcji komórek β. Pomimo bardzo intensywnych badań, które doprowadziły do powiększenia naszej wiedzy na temat etiopatogenezy cukrzycy typu 1 nie udało się dotychczas ustalić bezpiecznych i skutecznych metod zapobiegania uruchamianiu procesów autoimmunizacji ani skutecznego ich hamowania.
Jakkolwiek deficyt insuliny jest pierwotnym zaburzeniem w cukrzycy typu 1, to z czasem dołącza się również defekt wrażliwości komórek docelowych na insulinę egzogenną (czyli podawaną w formie leku).
Epidemiologia cukrzycy typu 1
Prognozę zachorowań dotyczącą Polski do 2025 roku przedstawiono na rycinie 2.
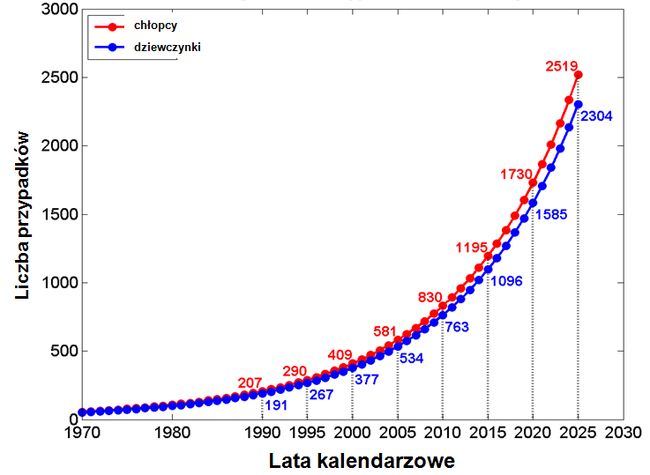
Ryc. 2. Nowe przypadki cukrzycy typu 1 w Polsce u dzieci w wieku 0-14 lat (źródło: Jarosz-Chobot P., Polańska J., Szadkowska A. i wsp.: Rapid increase in the incidence of type 1 diabetes in Polish children from 1989 to 2004, and predictions for 2010 to 2025. Diabetologia 2011; 54: 508-515)
Przeprowadzone analizy statystyczne wskazują na perspektywę blisko 4-krotnego wzrostu zachorowań na cukrzycę u dzieci. Gwałtowny wzrost wskaźnika zapadalności na cukrzycę typu 1 w populacji dziecięcej, najwyraźniej zaznaczony w grupie dzieci młodszych, stanowi powszechną tendencję. Za tak gwałtowne zwiększenie liczby zachorowań mogą przede wszystkim odpowiadać szybko zmieniające się czynniki środowiskowe, niestety nadal niezidentyfikowane. Mogą one inicjować i/lub modulować procesy immunologiczne, czy też bezpośrednio wpływać na destrukcję komórek beta. Wśród czynników środowiskowych mogących wpływać na zwiększenie liczby zachorowań na cukrzycę typu 1 wymienia się nadwagę, która w okresie pokwitania, kiedy występuje tzw. fizjologiczna insulinooporność dodatkowo jeszcze zmniejsza wrażliwość tkanek na działanie insuliny, co prowadzić może do ujawnienia się nietolerancji węglowodanów, a następnie cukrzycy. Wydaje się jednak, że tych czynników środowiskowych prowadzących do zwiększenia liczby zachorowań na cukrzycę typu 1 może być wiele.
Z badań prowadzonych w ramach międzynarodowego programu EURODIAB wynika, że jeśli nadal utrzyma się podobny trend zachorowań, to nastąpi podwojenie liczby nowych przypadków u dzieci do 5. roku życia, a między 2005 a 2020 rokiem o 70% wzrośnie liczba wszystkich nowych zachorowań do 14. roku życia.
Obraz kliniczny cukrzycy typu 1
Objawy kliniczne są na ogół bardzo charakterystyczne, zwłaszcza u dzieci i młodzieży, gdzie procesy destrukcji komórek β przebiegają zwykle dość gwałtownie, pamiętać jednak należy, że nie jest to reguła. Pierwsze objawy to: wzmożone pragnienie, wielomocz, chudnięcie, spadek sił, u dzieci mniejsza ochota do zabawy czy gorsze wyniki w nauce.
Objawy są zwykle bardzo wyraźne i można je wykryć już w czasie zbierania wywiadu.
Towarzyszące hiperglikemii zaburzenia gospodarki wodnej, elektrolitowej i kwasowo-zasadowej manifestują się wystąpieniem cech odwodnienia, widocznych zwłaszcza w obrębie błony śluzowej jamy ustnej i gardła, które są przeważnie silnie przekrwione i często pokryte włóknikowym nalotem. Zwykle stwierdza się też stan zapalny narządów płciowych zewnętrznych (sromu czy żołędzi i napletka).
W razie wystąpienia wzmożonego pragnienia (picie dużej ilości płynów obojętnych, np. przegotowanej wody czy niesłodzonej herbaty) i zwiększonego oddawania moczu (szczególnie zwrócić uwagę powinno oddawanie moczu kilka razy w ciągu nocy) należy niezwłocznie oznaczyć stężenie glukozy we krwi oraz wykonać badanie moczu na obecność glukozy i związków ketonowych (ryc. 3).

Ryc. 3. Niektóre objawy hiperglikemii (źródło: www.men.gov.pl, publikacja "Dziecko z cukrzycą w szkole i przedszkolu")
Rozpoznanie cukrzycy
Stwierdzenie w moczu za pomocą testów paskowych glukozurii (obecności glukozy w moczu) i ketonurii (obecności ciał ketonowych w moczu) oraz przygodnej (czyli stwierdzonej o dowolnej porze dnia i niezależnie od spożycia posiłku) hiperglikemii ≥11,1 mmol/l (≥200 mg/dl) w pełnej krwi, upoważnia do rozpoznania cukrzycy i wymaga natychmiastowego wdrożenia leczenia.
U osób bez objawów klinicznych rozpoznanie można ustalić po przeprowadzeniu badań zgodnie z obowiązującymi zaleceniami PTD (tab.).
| Tabela. Zasady rozpoznawania zaburzeń gospodarki weglowodanowej | ||
|---|---|---|
| Glikemia przygodna - oznaczona w próbce krwi pobranej o dowolnej porze dnia, niezależnie od pory ostatnio spożytego posiłku | Glikemia na czczo - oznaczona w próbce krwi pobranej 8-14 h od ostatniego posiłku | Glikemia w 120. minucie doustnego testu tolerancji glukozy (OGTT) wg WHO |
| ≥200 mg/dl (11,1 mmol/l) → cukrzyca* (gdy występują objawy hiperglikemii, takie jak: wzmożone pragnienie, wielomocz, osłabienie) | Stężenie glukozy w osoczu krwi żylnej 70-99 mg/dl (3,3-5,5 mmol/l) → prawidłowa glikemia na czczo (NFG) 100-125 mg/dl (5,6-6,9 mmol/l) → nieprawidłowa glikemia na czczo (IFG) ≥126 mg/dl (7,0 mmol/l) → cukrzyca | <140 mg/dl (7,8 mmol/l) → prawidłowa tolerancja glukozy 140-199 mg/dl (7,8-11,1 mmol/l) → nieprawidłowa tolerancja glukozy (IGT) ≥200 mg/dl (11,1 mmol/l) → cukrzyca* |
| Skróty: IFG (impared fasting glucose) - nieprawidłowa glikemia na czczo, IGT (impaired glucose tolerance) - nieprawidłowa tolerancja glukozy, NGT (normal glucose tolerance) - prawidłowa tolerancja glukozy, WHO (WOrld Health Organization) - Światowa Organizacja Zdrowia * Do rozpoznania cukrzycy konieczne jest stwierdzenie jednej z nieprawidłowości, z wyjątkiem glikemii na czczo, gdy wymagane jest 2-krotne potwierdzenie zaburzeń; przy oznaczaniu glikemii należy uwzględnić ewentualny wpływ czynników niezwiązanych z wykonywaniem badania (pora ostatnio spożytego posiłku, wysiłek fizyczny, pora dnia) (źródło: Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2012. Stanowisko Polskiego Towarzystwa Diabetologicznego) | ||
W pierwszej kolejności jest to ocena glikemii po doustnym obciążeniu glukozy (oral glucose tolerance test - OGTT) w dawce 1,75 g/kg mc., maksymalnie 75 g. Wartości glikemii w 120. minucie OGTT mieszczące się w przedziale pomiędzy stanem prawidłowym a cukrzycą są klasyfikowane jako nieprawidłowa tolerancja glukozy i wymagają dalszych badań diagnostycznych. Jeśli uzyskane wyniki nie pozwalają na jednoznaczne ustalenie rozpoznania, konieczne jest skierowanie pacjenta do ośrodka specjalistycznego w celu wykonania dalszych badań.
Cukrzyca w pytaniach i odpowiedziach
Cukrzyca - czy nawet małe dziecko może zachorować? »Objawy odwodnienia »
Przyczyny częstego oddawania moczu u dzieci »
Zapotrzebowanie na płyny u dzieci »




























