Ucho środkowe obejmuje trzy integralnie związane ze sobą struktury, z których główną jest jama bębenkowa, oddzielona od przewodu słuchowego zewnętrznego błoną bębenkową, a granicząca przyśrodkową ścianą z uchem wewnętrznym.
Jama ta połączona jest z trąbką słuchową, będącą przewodem wentylacyjnym, przez którą z nosogardła powietrze dopływa do ucha. Trzecią strukturą jest zespół komórek powietrznych w otaczających strukturach kostnych, z których najważniejszą jest komórka główna wyrostka sutkowego. Prawidłowa budowa i funkcjonowanie tych struktur leży u podstaw fizjologii przewodzenia bodźców dźwiękowych (ryc. 1).
Co to jest wysiękowe zapalenie ucha środkowego i jakie są jego przyczyny?
Wysiękowe zapalenie ucha środkowego jest chorobą przebiegającą bez ostrych objawów zapalenia ucha (takich jak ból, wzrost temperatury, objawy infekcji), w której toczący się proces zapalny powoduje gromadzenie się płynu w jamie bębenkowej, a charakterystycznym objawem jest narastający w czasie trwania procesu niedosłuch wynikający z upośledzenia przewodzenia bodźca dźwiękowego.
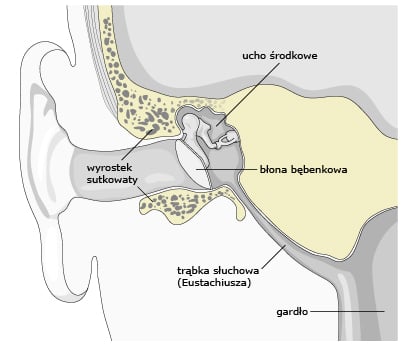
Ryc. 1. Schemat wyrostka sutkowatego
Wysiękowe zapalenie ucha środkowego jest wynikiem działania wielu czynników, wśród których najważniejszy jest nieprawidłowy mechanizm funkcjonowania trąbki słuchowej. Jest to przewód służący regulacji ciśnienia w jamie bębenkowej w odniesieniu do środowiska otaczającego. Dysfunkcja trąbki słuchowej powoduje powstanie w jamie bębenkowej ujemnego ciśnienia, które sprzyja powstawaniu wysięku i zaburza funkcjonowanie wyściółki jamy bębenkowej. Patologiczne warunki powstające w jamie bębenkowej sprzyjają rozwojowi zakażeń zarówno wirusowych, jak i bakteryjnych.
Kolejny czynnik predysponujący do rozwoju wysiękowego zapalenia ucha środkowego to zmiany w migdałku gardłowym, które nie tylko wpływają na blokadę trąbki słuchowej, ale przede wszystkim zaburzają prawidłową obronę immunologiczną zarówno w obrębie gardła, jak i połączonego z nim ucha.
Następną istotną przyczyną wysiękowego zapalenia ucha środkowego może być refluks przełykowo-gardłowy, w przebiegu którego może dochodzić do zarzucania treści z nosogardła do ucha. Ta przyczyna ma szczególne znaczenie u najmłodszych dzieci, u których trąbka słuchowa, a szczególnie jej ujście gardłowe jest szersze i otwarte.
Istotnym czynnikiem predysponującym są także nieprawidłowości budowy twarzoczaszki wpływające na kształt trąbki słuchowej i upowietrznienie komórek wokół jamy bębenkowej.
Jak często występuje wysiękowe zapalenie ucha środkowego?
Wysiękowe zapalenie ucha środkowego jest częstą chorobą wieku dziecięcego, która sporadycznie może występować także u dorosłych. Najczęściej stwierdza się ją u dzieci pomiędzy 6. miesiącem a 5. rokiem życia, natomiast spadek zachorowań następuje po 7. roku życia. Statystyki podają, że do końca 4. roku życia nawet 80% dzieci przynajmniej raz choruje na wysiękowe zapalenie ucha środkowego. Najczęściej choroba ustępuje samoistnie, ale u 30–40% chorych nawraca, a u ok. 10% chorych, utrzymując się powyżej 3 miesięcy, przybiera postać procesu przewlekłego. Głównym objawem wysiękowego zapalenia ucha środkowego jest niedosłuch przewodzeniowy. Może on występować okresowo w czasie nawrotów choroby nawet u ok. 50% dzieci do 6. roku życia. Uważa się, że jedno na 6 dzieci w wieku przedszkolnym i jedno na 10 w wieku 6–8 lat może cierpieć na niedosłuch okresowo lub przewlekle (powyżej 3 mies.), a najczęstszą przyczyną jest wysiękowe zapalenie ucha środkowego.
Jak się objawia wysiękowe zapalenie ucha środkowego?
W początkowym okresie choroby wysiękowe zapalenie ucha środkowego wywołuje bardzo mało dolegliwości i nie daje objawów, na podstawie których można przewidywać dalszy przebieg choroby. Uwagę powinny natomiast zwracać zmiany zachowania dziecka mogące przybierać formę nadpobudliwości, krnąbrności, „zagapiania się” czy nieposłuszeństwa. Dzieci przestają uczestniczyć w zabawach słownych z rówieśnikami, często głośniej mówią, wykazują pogorszenie dźwiękowej orientacji przestrzennej. Wszystkie te objawy mogą świadczyć o niedosłuchu.
Dzieci w wieku 4 lub więcej lat zgłaszają czasem uczucie zalegania w uchu określane jako „przeszkadzanie w uchu”, wrażenie obecności wody w uchu, czasem szum.
Często natomiast powtarzają się infekcje górnych dróg oddechowych, przewlekające się nieżyty nosa, pojawiają się i nierzadko nawracają zapalenia uszu, objawy refluksu żołądkowo-gardłowego (odbijanie, czkawki, wrażenie nieprzyjemnego zapachu z ust po obudzeniu).
Wysiękowe zapalenie ucha środkowego ma tendencję do samoograniczania procesu zapalnego i często ustępuje samoistnie. Jednak u 30–40% dzieci wysiękowe zapalenie ucha środkowego nawraca i gdy czas konieczny do cofnięcia się w pełni zmian jest krótszy niż następuje kolejny epizod powstania wysięku u 5–10% dzieci rozwija się choroba przewlekła, w której samoistne cofanie się zmian możliwe jest już tylko u 30% dzieci z tej grupy.
Co robić w razie wystąpienia objawów?
Najczęściej uwagę zwracają zmiany zachowania dziecka. Konieczna jest obserwacja zachowania i reakcji na polecenia słowne, dopytywania się, próśb o powtórzenie lub głośniejsze nastawianie telewizora w czasie oglądanych programów. Konieczne jest zgłoszenie się do lekarza POZ i poinformowanie o zauważonych problemach i przeanalizowanie z nim częstości infekcji dróg oddechowych oraz innych dolegliwości. Po przeprowadzonym badaniu, które obejmuje także otoskopię i orientacyjne badanie słuchu lekarz POZ podejmuje decyzje co do dalszego postępowania leczniczego pod jego opieką lub też kieruje dziecko na konsultację laryngologiczną.
Jak lekarz stawia diagnozę?
 Ryc. 2. Sposób przytrzymania dziecka do badania otoskopowego
Ryc. 2. Sposób przytrzymania dziecka do badania otoskopowegoInformacje przekazywane przez rodziców dotyczące nawracających infekcji górnych dróg oddechowych, zaburzeń drożności nosa, przedłużających się nieżytów nosa połączone z zauważonymi zmianami zachowania dziecka lub pogorszeniem reakcji słuchowych są podstawą do konsultacji lekarskiej. Lekarz ocenia prawidłowość oddychania przez nos, ocenę stanu ogólnego, wykonuje badanie otoskopowe i badanie słuchu szeptem (u dzieci powyżej 3 lat; ryc. 2). Badanie otoskopowe pozwala na zauważenie zmian zabarwienia błony bębenkowej (zażółcenie), rozmycie lub brak refleksu świetlnego, ale zwykle nie jest wystarczające do ustalenia rozpoznania. Badaniem niezbędnym jest pneumootoskopia, która pozwala na ocenę ruchomości błony bębenkowej (pod wpływem bodźca wzrostu ciśnienia w przewodzie słuchowym) i stwierdzenie zalegania płynu w jamie bębenkowej. U niektórych dzieci konieczne jest skierowanie do laryngologa w celu wykonania mikrootoskopii. Dokładne badanie laryngologiczne ma na celu wykluczenie, w razie wątpliwości lekarz POZ, ostrego procesu zapalnego ucha. Stwierdzenie ostrego stanu zapalnego wyklucza możliwość przeprowadzenia dalszej diagnostyki w kierunku wysiękowego zapalenia ucha środokwego.
Badaniem niezbędnym do rozpoznania wysiękowego zapalenie ucha środkowego jest tympanometria (oceniająca prawidłowość funkcjonowania ucha jako mechanizmu przewodzącego energię akustyczną). Zapis prawidłowy obrazuje krzywa rozkładu naturalnego ustawiona symetrycznie w osi współrzędnych – krzywa typu A, zapis o charakterze linii płaskiej – B lub spłaszczona krzywa z przesunięciem maksimum do 200–400 mm H2O – C2 wskazują na obecność wysięku w jamie bębenkowej. Rejestracja odruchu z mięśnia strzemiączkowego (jest to odruch obronny ucha słyszącego) w przypadku obecności gęstego płynu jest niewykonalna – brak odruchu.
Badanie audiometryczne (określające z jakim natężeniem pacjent słyszy dźwięki o różnej częstotliwości) jest możliwe do przeprowadzenia u dzieci powyżej 3.–4. roku życia albowiem wymaga współpracy pacjenta. U dzieci młodszych niewymagającym współpracy (czyli obiektywnym) badaniem jest otoemisja, ale jej pozytywny wynik pozwala tylko na stwierdzenie, że pacjent słyszy do progu słuchu na poziomie 40 dB.
Upośledzenie słuchu postępuje w miarę trwania wysiękowego zapalenia ucha środkowego i narastania zmian w jamie bębenkowej i komórkach z nią połączonych. Różnica pomiędzy zapisem przewodnictwa kostnego i powietrznego nazywa się rezerwą ślimakową, określa ona możliwość poprawy w przypadku niedosłuchu przewodzeniowego.
Jakie są sposoby leczenia?
Wybór metody leczenia wysiękowego zapalenia ucha środkowego zależny jest od czasu trwania dolegliwości, stwierdzanych nieprawidłowości w otoskopii, wyników badań: audiometrycznego i tympanometrycznego oraz wieku dziecka i chorób współistniejących.
Postępowanie lecznicze obejmuje: obserwację, leczenie zachowawcze lub leczenie chirurgiczne.
Pierwsza metoda – określana jako tzw. czujne wyczekiwanie dotyczy dzieci młodszych (2.–3. rż.) częściej chorujących na infekcje górnych dróg oddechowych niż starsze oraz starszych, u których obserwowane zmiany otoskopowe są niewielkie, a niedosłuch nie przekracza 25 dB. Polega na kontrolowanym leczeniu nawracających infekcji, przedłużających się nieżytów nosa, zabiegach poprawiających drożność trąbek słuchowych, autoinflacjii i kontroli stanu uszu oraz badań audio- i tympanometrycznych.
Druga – leczenie zachowawcze - obejmuje leczenie chorób mogących mieć wpływ na stan uszu. Brak natomiast pozytywnych rezultatów bezpośrednich stosowania środków farmakologicznych na ustępowanie wysiękowego zapalenia ucha środkowego. Istotnym założeniem jest nadzorowane, planowane leczenie nawracających infekcji górnych dróg oddechowych i ostrych procesów zapalnych uszu.
Trzecia metoda – leczenie chirurgiczne zalecane jest w przewlekłym (trwającym dłużej niż 3 mies.) wysiękowym zapaleniu ucha środkowego, gdy nie uzyskano poprawy po różnych metodach postępowania zachowawczego. Metoda ta polega na nacięciu błony bębenkowej, odessaniu wysięku i założeniu drenu wentylacyjnego. Stosuje się także wykonanie nacięcia laserowego bez zakładania drenu (ta metoda pozwala na dłuższe utrzymanie wytworzonego otworu bez konieczności zabezpieczenia go drenem wentylacyjnym).
Drenaż wentylacyjny zakłada się, gdy: niedosłuch wynosi 30 dB lub więcej, współistnieje komponent odbiorczy, nawracają ostre zapalenia uszu, występuje przewlekła niewydolność trąbek słuchowych, obserwuje się opóźnienie rozwoju mowy, występują wady rozwojowe twarzoczaszki.
Podstawą leczenia operacyjnego wysiękowego zapalenia ucha środkqwego jest ewakuacja płynu z jamy bębenkowej. Usunięcie natomiast migdałka gardłowego wykonuje się, gdy stwierdzono przewlekły stan zapalny lub mechaniczną (spowodowaną powiększonym znacznie migdałkiem) niedrożność ujść gardłowych trąbek słuchowych.
Czy możliwe jest całkowite wyleczenie?
Ewakuacja płynu z jamy bębenkowej w przypadkach wysiękowego zapalenia ucha środkowego wiąże się z poprawą stanu słuchu bezpośrednio po zabiegu. Jednak u ok. 20% dzieci leczonych drenażem po roku lub dłużej obserwuje się nawroty choroby. W przypadkach dzieci młodszych, leczonych uprzednio tylko drenażem wentylacyjnym, wykonuje się powtórny drenaż z jednocześnie przeprowadzonym zabiegiem usunięcia migdałka gardłowego. Konieczne jest dokładne badanie laryngologiczne wyjaśniające dodatkowe przyczyny zaburzeń funkcji trąbek słuchowych.
U niektórych dzieci obserwuje się jednak procesy myringosklerotyzacji (powstania zmian w strukturze błony bębenkowej ze złogami wapnia) lub tworzenie tzw. kieszonek retrakcyjnych, czyli nieprawidłowo funkcjonujących fragmentów błony, które wpuklają się do jamy bębenkowej. Długo utrzymujące się kieszonki niepoddające się leczeniu mogą prowadzić do powstania trwałych zrostów wewnątrz jamy bębenkowej i rozwoju przewlekłego perlakowego zapalenia ucha.
Co trzeba zrobić po zakończeniu leczenia?
Dzieci chorujące na wysiękowe zapalenie ucha środkowego po założonym drenażu wentylacyjnym wymagają systematycznej kontroli laryngologicznej obejmującej badania słuchu i ocenę stanu ucha. Na ich podstawie ustala się moment usunięcia drenażu (czasem dreny ewakuują się samoistnie). Poprawa stanu funkcjonalnego uszu nie zwalnia od kontroli odległej po usuniętym drenażu z uwagi na możliwość nawrotów choroby. Rzadko po drenażach pojawiają się trwałe ubytki błony bębenkowej, które wymagają postępowania polegającego na ich operacyjnym zamknięciu (po dłuższym okresie obserwacji).
Istotną uwagą jest konieczność ochrony ucha, w którym założono drenaż, przed możliwością zamoczenia. Pacjenci nie mogą pływać, nurkować, bawić się z głową pod wodą. Nie można stosować także płynów rozpuszczających woskowinę i czyścić uszu pałeczkami. Przytoczone działania mogą doprowadzić do wtórnego zakażenia ucha środkowego lub ewakuacji rurki drenażowej w sposób urazowy.
Co zrobić, aby uniknąć zachorowania?
Nie ma jednoznacznych zaleceń, które mogłyby uchronić przed możliwością rozwoju wysiękowego zapalenia ucha środkowego.
Rozważane są szczególnie w grupie dzieci młodszych działania prewencyjne polegające na stosowaniu szczepionek przeciwko pneumokokom (jest to podstawowy patogen ostrych stanów zapalnych uszu). Istotne znaczenie ma racjonalne leczenie nawracających zapaleń uszu oraz infekcji górnych dróg oddechowych. Koniecznym działaniem jest niejednokrotnie rozszerzenie diagnostyki w celuwyjaśnienia przyczyn nawracających stanów zapalnych górnych dróg oddechowych.
W przypadkach przebywania dzieci w skupiskach dziecięcych możliwość wtórnych nadkażeń i kolonizacji nosogardła patogenami ma charakter nawracający, co stanowi bardzo ważny problem zdrowotny. Konieczne jest ograniczenie przebywania w skupiskach dzieci z ostrymi infekcjami i zaostrzeniem przewlekłych chorób, podobnie jak przestrzeganie konieczności rekonwalescencji po przechorowaniu ostrego procesu zapalnego.