Uraz porodowy to uszkodzenie tkanek miękkich, skóry, kości, nerwów i narządów wewnętrznych noworodka powstałe w przebiegu porodu.
Zasadniczymi czynnikami sprzyjającymi powstawaniu urazów porodowych są u noworodka donoszonego:
- makrosomia (duża masa ciała)
- miednicowe położenie płodu
- przedłużający się poród
- niewspółmierność porodowa (wielkość płodu przekracza rozmiary kanału rodnego)
- poród zabiegowy
- znaczna niedojrzałość u dzieci przedwcześnie urodzonych.
Makrosomia, której częstość w Europie określana jest średnio na 10% definiowana jest jako urodzeniowa masa ciała powyżej 4000 g i klasyfikowana jest według trzech stopni. Pierwszy dotyczy noworodków z masą ciała >4000 g, drugi >4500 g, a trzeci >5000 g. Ciążę z tak dużym płodem traktuje się zawsze jako patologiczną i poza ryzykiem wystąpienia urazów porodowych wiąże się ze zwiększoną zachorowalnością i zaburzeniami metabolicznymi u noworodka. Płody i noworodki z masą ciała >5000 g obarczone są ryzykiem zwiększonej śmiertelności.
Grupa urazów związana z makrosomią i porodami zabiegowymi ma charakter urazów mechanicznych i występuje w postaci złamań kości długich i pokrywy czaszki oraz porażeń nerwów, a także krwiaków podokostnowych i przedgłowia.
Urazy tkanek miękkich i skóry
Co to jest?
Konieczność zakończenia ciąży porodem zabiegowym (kleszcze, próżniociąg) podyktowana jest najczęściej objawami niedotlenienia płodu. Obserwowane więc niekiedy niewielkie urazy, zwłaszcza w obrębie głowy noworodka stanowią niewspółmiernie mniejsze zagrożenie niż czynnik stanowiący bezpośrednie wskazanie do porodu zabiegowego. Do najczęstszych nieprawidłowości po takich porodach należą: krwiaki podokostnowe, krwiaki podczepcowe czy otarcia i uszkodzenia skóry i naskórka. Te drobne uszkodzenia w obrębie czaszki nie powodują zwykle żadnych objawów klinicznych i rzadko wymagają leczenia.
Jak często wystepują urazy tkanek miękkich i skóry?
Urazy związane z urodzeniem dziecka za pomocą wyciągacza próżniowego czy kleszczy występują w podobnym odsetku i wynoszą około 17%. Występowanie różnych uszkodzeń zależy od rodzaju zastosowanego sprzętu. I tak na przykład uszkodzenia są częstsze w przypadku metalowej niż silikonowej peloty próżniociągu.
Jakie są rodzaje urazów tkanek miękkich?
Przedgłowie to obrzęk tkanek miękkich części przodującej główki dziecka spowodowany uciskiem kanału rodnego.
Obrzęk czaszki występujący po zastosowaniu próżniociągu jest spowodowany obecnością płynu śródskórnego lub mikrokrwawieniem, które odpowiadają wymiarom peloty (przyssawce) przyrządu. Obrzęk ten ustępuje zwykle 12–18 godzin po urodzeniu.
Urazy u noworodków z małą i ekstremalnie małą masą ciała (<1500 g i <1000 g) to głównie uszkodzenia skóry i tkanki podskórnej. Związane są bądź z trudnościami w urodzeniu noworodka bądź z jatrogennym działaniem związanym z prowadzeniem intensywnej terapii. Są to więc uszkodzenia spowodowane:
- koniecznością umieszczenia na skórze klatki piersiowej elektrod w celu oceny czynności serca,
- wkłuciami dożylnymi,
- przyrządami monitorującymi, zakładanymi na różne części ciała noworodka celem pomiaru ciśnienia krwi, saturacji itp.,
- kaniulami donosowymi lub maseczkami ustnymi, cewnikami i sondami dożołądkowymi,
- plastrami.
Jak się objawiają urazy tkanek miękkich?
Zmiany skórne wynikające z ww. przyczyn, a także powstające podczas przechodzenia wcześniaka przez kanał rodny mają charakter:
- otarć
- rumienia krwotocznego
- podskórnej martwicy.
Na czym polega leczenie urazów tkanek miękkich?
Urazy tkanek miękkich nie wymagają zwykle leczenia, ale podlegają okresowej kontroli przez lekarza rodzinnego.
Krwawienia śródczaszkowe
Co to jest?
Urazowe krwawienia śródczaszkowe mogą dotyczyć przestrzeni podokostnowej, podtwardówkowej i podpajęczynówkowej lub lokalizować się w miąższu mózgu lub w komorach mózgowych. Częstość występowania jest niewielka i wynosi 1:1000 porodów.
Jakie są rodzaje krwawień śródczaszkowych?
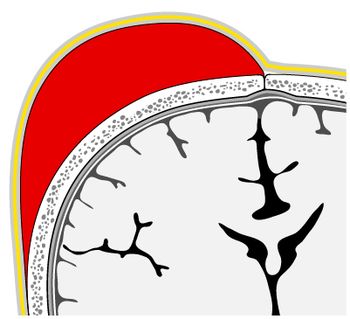 Ryc. 1. Krwiak podokostnowy
Ryc. 1. Krwiak podokostnowyKrwiak podokostnowy (ryc. 1) to wynaczynienie krwi z pękniętych naczyń przebiegających między oponą twardą a okostną. Częstość występowania waha się od 1 do 2% w porodach samoistnych, 4% w porodach zakończonych zabiegiem kleszczowym i 6–10% w porodach z zastosowaniem wyciągacza próżniowego. Krwiak podokostnowy ograniczony jest zwykle do jednej kości, zwykle ciemieniowej, często bywa obustronny. Objętość wynaczynionej krwi jest zwykle niewielka i nie powoduje następowej niedokrwistości dziecka. Krwiak podokostnowy ulega zwykle samoistnej rezolucji w ciągu kilku tygodni. Należy jednak pamiętać, że może on współistnieć z obecnym pod nim pęknięciem czaszki, któremu jednak zwykle towarzyszą objawy neurologiczne.
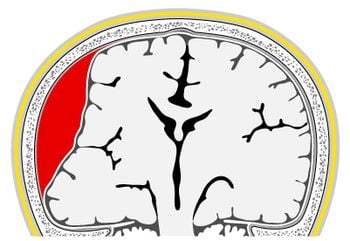 Ryc. 2. Krwiak podtwardówkowy
Ryc. 2. Krwiak podtwardówkowyKrwawienie podtwardówkowe (ryc. 2) spowodowane jest przerwaniem naczyń żylnych opony twardej. Zwykle przebiega bezobjawowo, ale następstwem mogą być wodniaki podtwardówkowe. Duże krwiaki i wodniaki powodujące wzrost ciśnienia śródczaszkowego mogą się objawiać wymiotami i wymagają chirurgicznej ewakuacji. Najcięższą postacią tego typu krwawienia jest przerwanie namiotu móżdżku. Gromadząca się wówczas krew w tylnym dole czaszki powoduje ucisk na mózg i pień mózgu, co doprowadza do uszkodzenia zlokalizowanych tam najważniejszych ośrodków życiowych (oddechowego i krążenia).
Krwawieniem podpajęczynówkowym nazywamy wylew krwi do wypełnionej płynem mózgowo-rdzeniowym przestrzeni podpajęczynówkowej mózgu i rdzenia, a także do zbiorników podpajęczynówkowych mózgu i rdzenia kręgowego. Powstaje wskutek przerwania żylnych naczyń rdzeniowo-mózgowych. Krwawienie podpajęczynówkowe jest najczęściej wtórne i towarzyszy zwykle innym rodzajom krwawienia, najczęściej występującym u noworodków przedwcześnie urodzonych. Pierwotne (izolowane) krwawienie podpajęczynówkowe jest niezwykle rzadkim, bardzo ciężkim urazem wiążącym się z ciężkim uszkodzeniem ośrodkowego układu nerwowego (OUN) u noworodków urodzonych o czasie.
Jak się objawiają krwawienia śródczaszkowe?
Objawy kliniczne zależą od umiejscowienia i nasilenia krwawienia. Noworodek może wykazywać następujące objawy:
- wzmożone ciśnienie śródczaszkowe (napięte, tętniące ciemię przednie, rozchodzenie się szwów czaszkowych),
- wymioty,
- zaburzenia napięcia mięśniowego,
- drgawki (najczęściej w krwawieniach podpajęczynówkowych)
- inne ciężkie objawy neurologiczne (niewydolność oddechowo-krążeniowa, uogólniona sztywność, odrzucanie głowy ku tyłowi [opistotonus], wygórowane lub osłabione napięcia mięśniowe).
Jakie są powikłania krwawień śródczaszkowych?
Wodniaki podtwardówkowe stanowią najczęstsze powikłanie krwawień śródczaszkowych. Są to otorbione zbiorniki płynu znajdujące się między oponą twardą i pajęczą. Objawy kliniczne to zwykle znaczny przyrost obwodu głowy, powiększenie ciemienia przedniego, wymioty lub drgawki.
Od wodniaków podtwardówkowych należy odróżniać tzw. łagodne poszerzenie przestrzeni podpajęczynówkowej, czyli poszerzenie przestrzeni podpajęczynówkowej powyżej 6 mm stwierdzane przypadkowo w badaniu USG u dziecka bez żadnych niepokojących objawów. Jeżeli nie stwierdzono opisanych powyżej objawów, wywiad jest nieobciążony, a rozwój neurologiczny dziecka prawidłowy, to takie poszerzenie przestrzeni płynowych nie wymaga zwykle leczenia.
Krwiaki podskórne ustępują zwykle po kilku tygodniach. Niewielkie krwawienia ulegają samoistnej rezolucji i mogą nie wpływać na zaburzenie przyszłego rozwoju. Następstwem dużych krwawień śródczaszkowych jest najczęściej wodogłowie, ciężkie uszkodzenia neurologiczne i mózgowe porażenie dziecięce.
Wyjątkowo rzadko krwiak ulega miejscowemu zakażeniu, którego konsekwencją może być zapalenie kości czy zapalenie opon mózgowo-rdzeniowych.
Przerwanie namiotu móżdżku zwykle jest śmiertelne.
Jak lekarz ustala rozpoznanie krwawienia śródczaszkowego?
W większości krwawień śródczaszkowych badaniem diagnostycznym potwierdzającym rozpoznanie są: badania obrazowe, w tym przede wszystkim badanie ultrasonograficzne (USG), tomografia komputerowa (TK), tomografia rezonansu magnetycznego (RM), rzadziej badanie radiologiczne czaszki. W potwierdzeniu obecności krwawienia podpajęczynówkowego pomocna może być punkcja lędźwiowa i ocena płynu mózgowo-rdzeniowego. Badanie elektroencefalograficzne (EEG) w krwawieniach śródczaszkowych wykazuje najczęściej zapis nieaktywny lub hipoaktywny, ale jest zwykle mało przydatne, ma jednak znaczenie w rozpoznaniu czynności napadowej bez klinicznych objawów drgawek.
Czy możliwe jest leczenie krwawień śródczaszkowych?
Leczenie krwawień śródczaszkowych jest najczęściej objawowe i polega na zapewnieniu spokoju, podawaniu leków przeciwdrgawkowych (jeżeli konieczne), utrzymaniu czynności istotnych procesów życiowych i systematyczne monitorowanie zmian w OUN. Duże wodniaki, podobnie jak krwiaki śródmiąższowe wymagają odbarczenia (nakłucia i opróżnienia) lub usunięcia operacyjnego. Decyzje lecznicze podejmuje lekarz neurochirurg na podstawie przezciemiączkowego USG i TK.
Złamania, do których może dojść w trakcie porodu
Złamanie obojczyka
Do najczęstszych urazów porodowych należy złamanie obojczyka, które występuje u ok. 1,5–3% noworodków. Czynniki ryzyka stanowią duża masa ciała i niewspółmierność porodowa. Uraz ten związany jest z nieprawidłowym wytaczaniem barków (nadmierne przygięcie) podczas ich rodzenia.
Złamanie obojczyka rozpoznawane jest w badaniu klinicznym, w którym stwierdza się obrzęk w miejscu złamania – zwykle niebolesny – często z wyczuwalnym przemieszczaniem się odłamków złamania.
Złamanie obojczyka zwykle nie wymaga leczenia, ale może współistnieć z porażeniem splotu barkowego (p. niżej). Wskazana jest delikatna pielęgnacja kończyny po stronie złamania.
Złamanie kości czaszki
Złamanie kości czaszki jest zwykle linijne i dotyczy najczęściej kości skroniowej. Częściej obserwuje się wgniecenie czaszki o charakterze „piłeczki ping-pongowej”. Częstość występowania wynosi 2% u noworodków matek wieloródek i około 6% u pierwiastek. Linijne złamania kości zwykle nie powodują objawów klinicznych i nie wymagają leczenia. Postępowanie neurochirurgiczne powinno się wdrożyć w przypadku złamań przebiegających z rozfragmentowaniem kości.
Złamania kości długich
Do złamania kości długich, niezwykle rzadkiego urazu porodowego, dochodzi najczęściej w czasie cięcia cesarskiego, gdy istnieją trudności z wydobyciem płodu lub podczas porodu nieprawidłowo ułożonych płodów, jak: ułożenie poprzeczne czy miednicowe (pośladkowe). Złamanie kości ramieniowej i udowej dotyczą najczęściej 1/3 górnej długości trzonu i mają charakter poprzeczny lub spiralny. Zwykle nie obserwuje się przemieszczenia złamanych odłamów.
Objawy kliniczne to: niepokój noworodka spowodowany bólem, obrzęk, w okolicy miejsca złamania, zaczerwienienie, ograniczenie ruchomości kończyny.
Leczenie musi prowadzić specjalista ortopeda i polega na unieruchomieniu złamanej kończyny na 3–4 tygodnie. Przy złamaniu kości udowej stosuje się unieruchomienie z zastosowaniem wyciągu pośredniego na obie kończyny dolne. Złamania u noworodków zrastają się szybko, bardzo dobrze i nie pozostawiają powikłań.
Okołoporodowe uszkodzenia nerwów
Podczas porodu może dojść do uciśnięcia pojedynczego nerwu lub splotu nerwowego, jego zerwania lub wyrwania.
Porażenie nerwu twarzowego
Porażenie nerwu twarzowego to najczęstszy uraz związany z porodem kleszczowym. Spowodowany jest zbyt dużym ciśnieniem wywieranym przez łyżkę kleszczy na otwór rylcowo-sutkowy lub przez ucisk kości na przedsionkową część kanału twarzowego. Częstość występowania szacuje się na 2,9–5/1000 porodów kleszczowych. Około 33% porażeń nerwu twarzowego występuje u noworodków urodzonych siłami natury, a czynnikiem sprawczym jest ucisk na nerw przez struktury kanału rodnego matki podczas porodu.
Objawy kliniczne to: wygładzenie fałdu policzkowego, opadanie kącika ust po stronie porażonego nerwu i niedomykanie powieki.
Rokowanie jest zwykle dobre. Wskazane jest ręczne masowanie nerwu. Samoistny powrót prawidłowej czynności nerwu następuje zwykle 2 tygodnie po urodzeniu.
Porażenie splotu barkowego
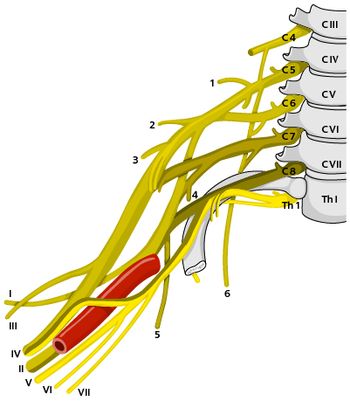 Ryc. 3. Splot ramienny
Ryc. 3. Splot ramiennyObjaśnienia: 1 – pień górny splotu ramiennego; 2 – pień środkowy splotu ramiennego; 3 – pień dolny splotu ramiennego; 4 – pęczek tylny splotu ramiennego; 5 – pęczek środkowy splotu ramiennego; 6 – nerw piersiowy długi; I – nerw pachowy; II – nerw promieniowy; III – nerw mięśniowo-skórny; IV – nerw pośrodkowy; V – nerw łokciowy; VI – nerw skórny przedśrodkowy przedramienia; VII – nerw skórny przedśrodkowy ramienia
Porażenie splotu barkowego należy obecnie do najcięższych urazów porodowych.
Splot ramienny to anatomiczny zbiór nerwów zaopatrujących kończynę górną i niektóre mięśnie tułowia i szyi. Jest on utworzony przez gałęzie przednie czterech dolnych nerwów rdzeniowych szyjnych i pierwszego piersiowego. Do splotu dochodzą także włókna z czwartego nerwu rdzeniowego szyjnego, a także z drugiego piersiowego. W budowie splotu wyróżnia się dwie części: nadobojczykową położoną na szyi i podobojczykową leżącą w dole pachowym. Obszar unerwienia splotu barkowego to: kończyna górna, mięśnie, stawy, kości i skóra (ryc. 3).
Czynniki ryzyka to:
- makrosomia
- dystocja barkowa (zaklinowanie barków podczas porodu)
- przedłużający się poród
- przebyte liczne porody
Klasyfikacja
1. Anatomiczna
- uszkodzenie przedzwojowe – uszkodzenie (wyrwanie) korzeni nerwów rdzeniowych kończących się na wysokości zwojów rdzeniowych przykręgowych
- uszkodzenie pozazwojowe – uszkodzenie gałęzi brzusznych nerwów rdzeniowych.
2. Dotycząca rodzaju uszkodzenia
- przerwanie ciągłości nerwu
- wyrwanie korzeni z rdzenia kręgowego z przemieszczeniem ich poniżej otworu kręgowego
- wyrwanie korzeni bez ich przemieszczenia.
Porażenie typu Erba i Duchenne’a
Uszkodzenie splotu barkowego typu Erba i Duchenne’a obejmuje uszkodzenie gałęzi rdzeniowych C4-C6.
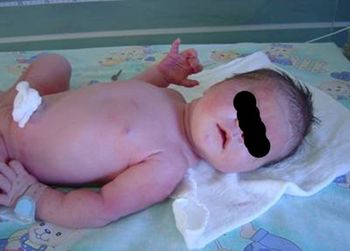 Ryc. 4. Noworodek z porażeniem splotu barkowego po stronie lewej
Ryc. 4. Noworodek z porażeniem splotu barkowego po stronie lewejObjawy kliniczne (ryc. 4):
- osłabienie odwiedzenia barku
- zewnętrzna rotacja barku
- zgięcie i skręcenie łokcia na zewnątrz
- zwisanie ramienia wzdłuż tułowia
- zachowane ruchy dłoni i palców
Porażenie to współistnieje z innymi urazami porodowymi, jak: kręcz szyi, porażenie nerwu twarzowego, zwichnięcie stawu barkowego, porażenie nerwu przeponowego, krwawienie do nadnerczy.
Porażenie typu Klumpkego
Ten typ porażenia występuje w ok. 1% wszystkich typów porażeń splotu barkowego. Dotyczy uszkodzenia gałęzi rdzeniowych C5-C7 lub C5-Th1 (całkowite porażenie). Najczęstszą przyczyną jest całkowite wyrwanie korzeni nerwów, co wiąże się z całkowitym porażeniem kończyny.
Objawy kliniczne
W tym typie uszkodzenia poza objawami porażenia typu Erba i Duchenne’a obserwuje się zniesienie ruchów palców i dłoni. Porażenie typu Klumpkego współistnieje często z zespołem Hornera, tj. uszkodzeniem ośrodka rzęskowo-rdzeniowego. Ośrodek ten położony jest w rogach bocznych rdzenia kręgowego na wysokości C3-Th1.Wychodzące z niego nerwy zawiadują unerwieniem gałki ocznej. Zespół Hornera objawia się zapadnięciem gałki ocznej, zwężeniem źrenicy i opadaniem powieki.
Rozpoznanie
O właściwym rozpoznaniu decyduje dokładne badanie kliniczne z uwzględnieniem oceny neurologicznej ruchomości i napięcia uszkodzonej kończyny. W rokowaniu pomocne jest badanie elektromiograficzne-EMG i badanie przewodnictwa nerwowego. Najkorzystniejszym okresem do przeprowadzenia tego badania jest 3.-6. tydzień po uszkodzeniu.
Leczenie
Około 90% porażeń ustępuje samoistnie do 12. miesiąca życia jednak całkowitą sprawność kończyny uzyskuje tylko ok. 30% dzieci. Leczenie w pierwszych tygodniach polega na unieruchomieniu kończyny i biernych ćwiczeniach, których głównym celem jest utrzymanie prawidłowego krążenia krwi w uszkodzonej kończynie. Fizykoterapię – elektrosytumulację i masaże – rozpoczyna się zwykle po 1. miesiącu życia, a zabiegi usprawniające czynność kończyny należy wykonywać codziennie. Najczęściej po 3 miesiącach następuje samoistna regeneracja nerwów przy uszkodzeniu odwracalnym. W przypadku braku poprawy do 3.–4. miesiąca wykonuje się ocenę unerwienia kończyny, mielogram i tomografię komputerową. Ta diagnostyka pomocna jest w ustaleniu prognozowania i rozpoznania nieodwracalnego typu uszkodzenia. Wobec braku efektów w 9.–12. miesiącu życia podejmuje się operacje rekonstrukcyjne polegające na usuwaniu przykurczów i zniekształceń kończyny. Zabiegi mikrochirurgiczne, wykonywane wyjątkowo rzadko, polegają na rekonstrukcji pnia i włókien nerwowych, wycięciu odcinka przerwanego nerwu lub zastosowaniu wszczepów autogennych nerwów.
Porażenie nerwu przeponowego
Nerw przeponowy jest najdłuższym parzystym nerwem odchodzącym od splotu szyjnego unerwiającym ruchowo i czuciowo przeponę – mięsień oddzielający klatkę piersiową od jamy brzusznej. Gałęzie nerwu przeponowego unerwiają też częściowo osierdzie, opłucną i otrzewną. Uszkodzenie okołoporodowe tego nerwu często współistnieje z porażeniem splotu barkowego, dotyczy zwykle jednej gałęzi nerwu, a więc najczęściej jest jednostronne.
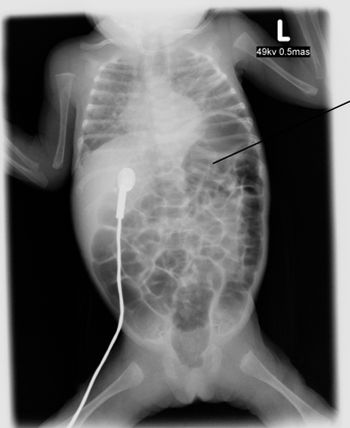 Ryc. 5. Porażenie lewego nerwu przeponowego
Ryc. 5. Porażenie lewego nerwu przeponowegoObjawy kliniczne (ryc. 5)
Porażona przepona uniesiona jest ku górze, powodując zmniejszenie objętości płuca. Przepona jest największym mięśniem oddechowym, odpowiedzialnym za wdychanie i wydychanie powietrza, stąd uszkodzenia jej unerwienia powoduje nasilone zaburzenia oddychania. Zaburzenia te występują pod postacią: poruszania skrzydełkami nosa i oddechu paradoksalnego.
Diagnostyka
Porażenie nerwu przeponowego rozpoznaje się na podstawie objawów klinicznych i radiologicznych. Radiogram klatki piersiowej jest badaniem rozstrzygającym.
Leczenie
Zapobieganie niewydolności oddechowej i umożliwienie prawidłowej wentylacji płuc jest podstawowym postępowaniem terapeutycznym. Osiąga się to poprzez różne formy wspomagania oddechu, jak: CPAP – stałe dodatnie ciśnienie w drogach oddechowych, IMV – przerywana obowiązująca wentylacja. Leczenie chirurgiczne w postaci plastyki przepony powinno być wdrożone po 3 miesiącach braku prawidłowej czynności przepony (utrzymujące się zaburzenia oddychania).
Krwawienia do narządów miąższowych
Główny czynnik ryzyka urazów narządów miąższowych to trudności w wydobyciu płodu podczas porodu, makrosomia, poród w położeniu miednicowym, powiększenie narządów.
Krwawienia do nadnerczy, nerek i wątroby występują u ok. 0,2% noworodków i zwykle mają charakter krwiaka podtorebkowego.
Objawy kliniczne krwawień do narządów wewnętrznych
Przebieg kliniczny krwawień do narządów miąższowych jest zwykle podstępny. Objawy kliniczne w postaci powiększenia obwodu brzucha, bolesności, napięcia powłok brzusznych, niedokrwistości, żółtaczki obserwowane są wyjątkowo rzadko. Ich nasilenie zależy od rozległości krwawienia. Rozerwanie wątroby czy nerki mogą przebiegać gwałtownie, powodując znaczną niedokrwistość i wstrząs hipowolemiczny (z utraty krwi).
Rozpoznanie krwawień narządowych
Bardzo często krwawienia rozpoznawane są przypadkowo podczas USG jamy brzusznej. Dlatego zasadnicze znaczenie ma wywiad położniczy i określenie ww. czynników ryzyka występowania krwawień. U noworodków urodzonych po ciąży obciążonej takimi czynnikami konieczne jest wykonanie USG. W razie stwierdzenia krwawienia należy monitorować przebieg ewolucji krwiaka, który zwykle ulega samoistnemu wyleczeniu.
Leczenie
Rozległe krwiaki i uszkodzenie narządów wymagają laparotomii i zaopatrzenia chirurgicznego. Niewielkie krwawienia do narządów miąższowych nie wymagają leczenia. Powinno się jednak je obserwować i monitorować za pomocą USG.

















