Co to jest biegunka przewlekła i jakie są jej przyczyny?
Jest to stan chorobowy polegający na oddawaniu większej liczby stolców o luźnej lub wodnistej konsystencji, niekiedy z obecnością krwi lub śluzu, utrzymujący się powyżej 2 tygodni (wg innych autorów – powyżej 4 tyg.), doprowadzający często do niedożywienia. W zależności od przyczyny biegunkę przewlekłą dzieli się na kilka rodzajów.
Rodzaje biegunki przewlekłej
Biegunka osmotyczna powstaje najczęściej w wyniku upośledzenia trawienia składników pokarmowych w jelitach. Dotyczy to głównie węglowodanów, które po przemieszczeniu do jelita grubego ulegają fermentacji bakteryjnej, tworząc związki, które hamują wchłanianie wody z jelita grubego. To z kolei powoduje oddawanie luźnych lub wodnistych stolców. Przyczyną takiego rodzaju biegunki najczęściej są wtórne zaburzenia jelitowe po biegunkach infekcyjnych, a także po antybiotykoterapii, w następstwie nietolerancji węglowodanów (fruktoza, sorbitol, laktoza). Występuje w takich stanach chorobowych, jak celiakia, zespół rozrostu bakteryjnego, zespół krótkiego jelita, zewnątrzwydzielnicza niewydolność trzustki. Występuje też przy nadużywaniu leków przeczyszczających osmotycznie czynnych (sól gorzka, laktuloza, makrogole).
Biegunka sekrecyjna (wydzielnicza) powstaje w wyniku zwiększonego wydzielania do światła jelita elektrolitów i wody. Może to być wynikiem defektów wrodzonych (biegunka chlorowa, biegunka sodowa), działania toksyn bakteryjnych (np. E. coli), guzów hormonalnie czynnych (VIP-oma, rakowiak) lub zaburzeń autoimmunologicznych.
Biegunka spowodowana przyspieszoną motoryką jelita występuje w zespole jelita nadwrażliwego, nadczynności tarczycy, podczas stosowania leków prokinetycznych, np. cisaprydu. U dzieci najczęściej występuje jako zaburzenie czynnościowe (biegunka czynnościowa).
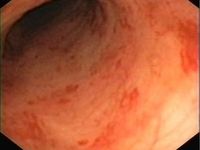
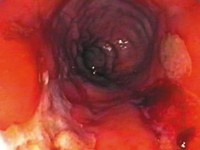
Biegunka zapalna występuje w przewlekłych zapalnych chorobach jelit (wrzodziejące zapalenie jelita grubego, choroba Crohna, alergia pokarmowa, lamblioza, zaburzenia odporności).
Jak często występuje biegunka przewlekła?
W zależności od przyczyny występowanie waha się od ułamka procenta (we wrodzonych defektach enzymatycznych) do ponad 20% populacji (nietolerancja laktozy).
Jak się objawia biegunka przewlekła?
Objawy biegunki osmotycznej występują po spożyciu nietolerowanego składnika pokarmowego, np. laktozy, fruktozy. Ustępują po jego wyłączeniu z diety. Objawy biegunki poinfekcyjnej ustępują po przerwaniu karmienia doustnego. Biegunka sekrecyjna utrzymuje się także po zaprzestaniu karmienia. Biegunka zapalna lub w zaburzeniach motoryki jelita występuje w łączności z innymi objawami tych chorób lub zaburzeń.
Co robić w razie wystąpienia objawów biegunki przewlekłej?
Jeżeli znany jest związek biegunki z nietolerancją pokarmową, to wystarczy ograniczenie lub wyłączenie tego składnika pokarmowego z diety (np. laktozy lub fruktozy). Jeżeli przyczyną są leki przeczyszczające lub prokinetyczne, to wystarczy ich ograniczenie lub odstawienie. W pozostałych stanach, zwłaszcza jeżeli występuje ubytek masy ciała lub zwolnienie tempa rozwoju fizycznego dziecka, zazwyczaj zachodzi konieczność przeprowadzenia badań specjalistycznych w warunkach szpitalnych.
Jak lekarz stawia diagnozę?
Nieocenioną pomocą służy wywiad chorobowy, z którego można dowiedzieć się o podłożu biegunki, jak związek ze spożytymi produktami (mleko, owoce), przebyte ostre biegunki, antybiotykoterapia, objawy współistniejące wskazujące pewne jednostki chorobowe, w których występują biegunki. Ustępowanie biegunki po zaprzestaniu karmienia wskazuje na biegunkę osmotyczną. Oddawanie luźnych stolców tylko w okresie czuwania przy dobrym rozwoju fizycznym dziecka, przy jednoczesnym małym spożyciu tłuszczów może wskazywać na biegunkę czynnościową.
U części dzieci zachodzi konieczność przeprowadzenia jednego lub kilku z niżej wymienionych badań pracownianych:
1. Badanie kału
- ocena osmolarności kału i jednoczesnego stężenia elektrolitów w stolcu pozwala na rozróżnienie biegunki osmotycznej od sekrecyjnej
- ocena wydalania tłuszczów w kale może wskazywać na zewnątrzwydzielniczą niewydolność trzustki lub na jelitowe zaburzenie wchłaniania tłuszczów
- ocena zawartości elastazy lub chymotrypsyny również służy do oceny trzustki
- zawartość alfa1-antytrypsyny w kale, która jest zwiększona w enteropatii z utratą białka, a także w zapalnych chorobach jelit
- badanie bakteriologiczne i parazytologiczne kału przy podejrzeniu tła parazytologicznego lub bakteriologicznego biegunki.
2. Test oddechowy po doustnym obciążeniu laktozą, sacharozą lub fruktozą pozwala na wykazanie nietolerancji cukrów, a także może wskazywać na zespół przerostu bakteryjnego w jelicie cienkim.
3. Badania krwi
- w kierunku obecności przeciwciał przeciw endomysium (EmA) i tkankowej transglutaminazie (tTG)
- immunoglobulina E i przeciwciała przeciwko alergenom pokarmowym
- stężenia elektrolitów i badanie gazometryczne w biegunkach sekrecyjnych (np. chlorowa, sodowa)
- badania hormonalne przy podejrzeniu nadczynności tarczycy lub guzów wydzielających enterohormony.
4. Biopsja jelita cienkiego w celu oceny histologicznej i histochemicznej przy podejrzeniu celiakii, alergii pokarmowej lub defektów enzymatycznych jelita cienkiego.
5. Ocena endoskopowa jelita grubego w celu wykazania zapalnego podłoża biegunki, m.in. wrzodziejącego zapalenia jelita grubego lub choroby Crohna.
Jakie są sposoby leczenia biegunki przewlekłej?
Sposoby te zależą od przyczyny.
W nietolerancji laktozy lub fruktozy wystarczy ograniczyć spożycie mleka, soków lub owoców. Jeżeli dziecko toleruje produkty o mniejszej zawartości laktozy, jak kefiry lub jogurty, to należy je uwzględnić w jego diecie jako źródło białka i wapnia.
W udowodnionej alergii wyłącza się produkt wywołujący chorobę, najczęściej mleko, które można zastąpić jego hydrolizatami. Przy zaburzeniu trawienia i wchłaniania tłuszczów konieczne może być zastosowanie w diecie tłuszczów zawierających średniołańcuchowe kwasy tłuszczowe (MCT). Ten rodzaj tłuszczów powinien znajdować się w diecie osób z enteropatią z utratą białka.
W celiakii wprowadza się dietę bezglutenową.
Farmakologiczne leczenie choroby podstawowej, np. wrzodziejącego zapalenia jelita grubego, choroby Crohna, zespołu przerostu bakteryjnego, lambliozy lub biegunki poantybiotykowej. Niewydolność zewnątrzwydzielnicza trzustki wymaga substytucji enzymów trzustkowych. W przypadku biegunki sekrecyjnej (chlorowa, sodowa) należy podawać dziecku odpowiednie mieszanki elektrolitowych wyrównujących ich niedobory w organizmie dziecka.
U wielu dzieci pewną pomoc może przynieść zastosowanie probiotyków.
Leczenie chirurgiczne stosuje się u dzieci z guzami hormonalnie czynnymi (rakowiak, VIP-oma, gastronoma, rak rdzeniasty tarczycy), są to jednak choroby bardzo rzadkie w wieku dziecięcym.
Czy jest możliwe całkowite wyleczenie?
Zależy to od przyczyny biegunki.
Możliwe jest w biegunce poantybiotykowej i w zespole przerostu bakteryjnego, jakkolwiek w tej ostatniej chorobie mogą być nawroty. W alergii pokarmowej u większości dzieci objawy ustępują pomiędzy 2. a 5. rokiem życia.
U pozostałych pacjentów rokowanie zależy od choroby podstawowej.
Co robić po zakończeniu leczenia?
Kontynuować postępowanie dietetyczne oraz leczenie choroby podstawowej.
Co robić, aby uniknąć zachorowania?
Przy antybiotykoterapii dołączenie probiotyków może okazać się pomocne w zapobieganiu biegunce poantybiotykowej.
Nieprzekraczanie tolerowanej ilości laktozy lub fruktozy chroni przed biegunką w przypadku nietolerancji tych cukrów. Osoby z nietolerancją laktozy mogą spożywać mleko z ograniczoną zawartością laktozy albo dodawać preparaty zawierające laktazę.
| Tabela. Przyczyny przewlekłej biegunki u dzieci (opr. H. Szajewska) | |
|---|---|
| Częste przyczyny | |
| Niespecyficzna biegunka przewlekła, czyli tzw. biegunka pędraków | • Jedna z najczęstszych przyczyn biegunki przewlekłej u dzieci • Zwykle występuje między 1. a 3. rż. • Stolce z niestrawionymi resztkami pokarmowymi • Prawidłowy rozwój fizyczny i psychiczny! • Zwykle samoistne ustąpienie objawów ok. 4. roku życia • Najczęściej spowodowana jest złym zbilansowaniem diety (nadmiar napojów, zwłaszcza wysoko węglowodanowych oraz zawierających sorbitol, niedobór tłuszczu) • Leczenie: zwykle niepotrzebne; ew. dieta bogatoresztkowa, wysokotłuszczowa i niskowęglowodanowa z ograniczeniem napojów |
| Niewydolność trzustki | • Przyczyny: mukowiscydoza, zespół Schwachmana, zapalenie trzustki • Stolce: liczne, cuchnące, obfite, tłuszczowe |
| Zespół krótkiego jelita | Szczegółowe omówienie – patrz tutaj |
| Celiakia | Szczegółowe omówienie – patrz: tutaj |
| Środki przeczyszczające | • W wyniku nadużywania leków przeczyszczających (o działaniu osmotycznym) przez nastolatki pragnące się odchudzić • Zwykle biegunka wodnista |
| Biegunka poinfekcyjna | • Rozpoznawana w przypadku ostrego epizodu biegunkowego o zakaźnej lub przypuszczalnie zakaźnej etiologii utrzymującego się dłużej niż 14 dni, z towarzyszącymi zaburzeniami trawienia i wchłaniania prowadzącymi do zahamowania prawidłowego przyrostu masy ciała dziecka • Różny stopień uszkodzenia błony śluzowej jelita cienkiego (aż do całkowitego zaniku kosmków jelitowych) • Przyczyny: (1) przewlekające się zakażenie przewodu pokarmowego (np. EPEC, EAgEC); (2) powtórne zakażenie innym patogenem; (3) wystąpienie nadwrażliwości na pokarm (najczęściej na białka mleka krowiego lub soi) |
| Nietolerancja węglowodanów | • Pierwotne: autosomalne, recesywne niedobory enzymatyczne (np. wrodzony niedobór laktazy; hipolaktazja ludzi dorosłych; niedobór sacharazy/izomaltazy) • Wtórne: zmniejszenie aktywności enzymów związane z uszkodzeniem błony śluzowej (np. w przebiegu biegunki infekcyjnej, celiakii, alergii pokarmowej); najczęściej stwierdza się wtórny niedobór laktazy (aktywność laktazy jest największa na szczycie kosmków) • Biegunka fermentacyjna |
| Zespół jelita drażliwego | Szczegółowe omówienie – patrz tutaj. |
| Przewlekłe nieswoiste zapalenie jelit | • Typowe objawy: niewyjaśnione stany gorączkowe, zaburzenia wzrostu, ubytek masy ciała, biegunka, bóle brzucha, stolce ze śluzem i domieszką krwi. Szczegółowe omówienie – patrz tutaj. |
| Alergia na pokarm | Szczegółowe omówienie – patrz tutaj. |
| Rzadkie przyczyny | |
| Pierwotna nietolerancja węglowodanów | • Autosomalne, recesywne niedobory enzymatyczne |
| Biegunka chlorkowa | • Częstość występowania 1:43 000 • Choroba genetycznie uwarunkowana, dziedziczoną autosomalnie recesywnie • Przyczyna choroby: mutacja genu DRA (down regulated in adenoma) zlokalizowanego na chromosomie VII, a kodującego białko biorące udział w wymianie Cl-/HCO3-. • Objawy choroby ujawniają się już w ciąży u matki pod postacią wielowodzia • Poszerzone pętle jelitowe w USG płodu • U dziecka zaraz po urodzeniu bardzo charakterystyczna jest wodnista biegunka, z hipochloremią, hiponatremią i zasadowicą metaboliczną (!) • Stolec: wysokie stężenie Cl- >90 mmol/l • Choroba źle leczona prowadzi zwykle do zahamowania rozwoju somatycznego oraz niewydolności nerek • Leczenie: nawadnianie, uzupełnianie strat jonowych sodu i chloru; eksperymentalnie stosuje się inhibitory pompy protonowej. |
| Biegunka sodowa | • Defekt wymiany Na+/H+ • Wodnista biegunka od urodzenia • Kwasica metaboliczna • Stolec: wysokie stężenie sodu (>100 mmol/). |
| Biegunka niepoddająca się leczeniu | |
| Wrodzony zanik mikrokosmków | • Wodnista biegunka od urodzenia • Często rodzinne występowania lub pokrewieństwo pomiędzy rodzicami • Rozpoznanie na podstawie badania histopatologicznego (mikroskopia elektronowa: nieprawidłowy rąbek szczoteczkowy, mikrogranule) |
| Dysplazja epitelialna | • Wodnista biegunka od urodzenia • Często rodzinne występowania lub pokrewieństwo pomiędzy rodzicami • Objawem towarzyszącym bywa zarośnięcie nozdrzy tylnych, zapalenie rogówki • Rozpoznanie na podstawie badania histopatologicznego (umiarkowany do znacznego zanik kosmków; obecność „kępek” błony śluzowej; przerost i rozgałęzienia krypt; nieprawidłowa ekpresja α2β1 integryny i desmogleiny. |
| Biegunka fenotypowa | • Początek 1-3 mż. • Biegunka wodnista • Dziecko urodzone za małe w stosunku do wieku płodowego • Objawy towarzyszące: dysmorfia twarzy; hiperteloryzm; nieprawidłowe włosy. |
| Enteropatia immunologiczna | • Początek 3-12 mż. • Biegunka wodnista • Znaczny zanik kosmków • Objaw patognomoniczny: Blaszka właściwa, aktywacja limfocytów T, limfocyty T CD25+, ↑HLA-DR |
| Enteropatia autoimmunizacyjna | • Początek 3-12 mż. • Biegunka wodnista, czasami z krwią • Objawy pozajelitowe (towarzyszące choroby autoimmunologiczne np. cukrzyca, glomerulonephritis, dermatosis) • Obecność autoprzeciwciał • Blaszka właściwa, aktywacja limfocytów T, limfocyty T CD25+, ↑HLA-DR |
| * Postęp w metodach diagnostycznych sprawia, że ta klasyfikacja podlega stałym zmianom. | |
Biegunka przewlekła w pytaniach i odpowiedziach
Nietolerancja laktozy i białek zwierzęcych »Ból brzucha i biegunka po wypiciu mleka »
Badanie nietolerancji laktozy u dzieci »
Objawy alergii po wypiciu mleka »
Wartość IgE przeciw białkom mleka krowiego »
Badanie przeciwciał swoistych IgE w alergii pokarmowej »
Alergia pokarmowa – prawdopodobieństwo wystąpienia u rodzeństwa »
Diagnostyka alergii na pokarmy u dzieci z atopowym zapaleniem skóry »
Leczenie żywieniowe dzieci z chorobą Crohna »
Czy dziecku z biegunką mogę podawać owoce/soki? »
Biegunka salmonellozowa »
Objawy zakażeń rotawirusami u dzieci »
Objawy odwodnienia »
Ulewanie u dzieci »