Co to jest arytmia?
Zaburzenia rytmu serca, czyli arytmie, to choroby, w których serce pracuje w nieprawidłowym rytmie. Jeśli rytm serca jest zbyt wolny, to taką arytmię nazywamy bradyarytmią, a jeśli zbyt szybki – tachyarytmią.
W zaburzeniach rytmu serca praca serca może być miarowa (różni się wówczas od rytmu prawidłowego tylko częstotliwością), albo niemiarowa, z występowaniem skurczów serca przedwczesnych lub też z brakiem (wypadaniem) oczekiwanych skurczów serca.
Zdrowe, prawidłowo pracujące serce jest pobudzane do skurczów naturalnymi impulsami elektrycznymi, które są przewodzone przez wyspecjalizowany system komórek nazywany układem przewodzącym serca. Układ ten można najlepiej porównać do instalacji elektrycznej doprowadzającej bodźce do właściwego miejsca we właściwym czasie. Dzięki niemu jamy serca pobudzane są do skurczu w ściśle zorganizowany, sekwencyjny sposób (najpierw przedsionki serca, a wkrótce po nich komory serca), co zapewnia najbardziej efektywny przepływ krwi przez serce. Praca układu przewodzącego serca pozostaje pod wpływem wielu czynników ogólnoustrojowych i miejscowych, które pozwalają dostosować szybkość i miarowość rytmu serca do chwilowych potrzeb organizmu. Dlatego podczas spoczynku serce pracuje wolniej, a w czasie wysiłku czy zdenerwowania znacznie szybciej. Dlatego także serce człowieka chorego z gorączką pracuje znacznie szybciej. Systemy sterujące pracą układu przewodzącego powodują również, że podczas wdechu serce pracuje nieco szybciej niż w czasie wydechu.
Bodźce pobudzające serce do skurczu i przewodzone układem przewodzącym powstają w grupie komórek będących jego najwyższym piętrem, położonej w prawym przedsionku i nazywającej się węzłem zatokowym. Stąd impulsy są przewodzone do wszystkich części serca. Węzeł zatokowy jest naturalnym rozrusznikiem serca i jego praca nadaje sercu miarowy rytm.
Zaburzenia rytmu serca (arytmia) występują wówczas, gdy:
- Impulsy są generowane w układzie przewodzącym serca zbyt wolno lub zbyt szybko
- Impulsy pobudzające serce do skurczu są generowane poza układem przewodzącym serca
- Z powodu zaburzeń przewodzenia impulsów w układzie przewodzącym serce nie jest pobudzane impulsami prawidłowo generowanymi w węźle zatokowym
- Z powodu nieprawidłowej budowy lub czynności układu przewodzącego serca albo też wskutek obecności dodatkowych, nieprawidłowych szlaków, którymi rozprzestrzeniają się w sercu impulsy dochodzi do „zapętlenia się” impulsu. Wówczas impuls pobudzający serce krąży w pętli, pobudzając serce do skurczów w bardzo szybkim rytmie.
Arytmia może występować przejściowo lub mieć charakter trwały. Arytmie mogą być wywołane wieloma czynnikami, ale znaczna ich część powstaje z nieznanej przyczyny. Arytmie mogą być wrodzone i wówczas dziecko przychodzi na świat z nieprawidłowym rytmem serca. Arytmie towarzyszą niektórym wadom rozwojowym serca.
Arytmia może też zostać spowodowana przez różne choroby. Do znanych przyczyn zaburzeń rytmu należą infekcje, zaburzenia składu płynów ustrojowych, a zwłaszcza krwi, zapalenie mięśnia sercowego, niektóre leki. Zaburzenia rytmu serca mogą wystąpić z powodu mechanicznego uszkodzenia serca w czasie urazu lub w przebiegu operacji serca. Do arytmii może dojść również z powodu działania wielu używek, substancji pobudzających, a czasem w wyniku stresu. Pewne arytmie powstają z powodu mutacji genetycznych. Pomimo że mutacje te są obecne od najwcześniejszych etapów rozwoju płodowego, to zaburzenia rytmu występują u tych osób znacznie później, czasem dopiero w wieku dorosłym.
Jak często występuje arytmia u dzieci?
Arytmie często występują u dzieci. Jak pokazują wyniki długotrwałego monitorowania rytmu serca, pobudzenia przedwczesne wywodzące się z przedsionków lub komór serca występują u większości badanych dzieci. Jednakże w zdecydowanej większości przypadków są to pobudzenia bardzo nieliczne, występujące bez objawów odczuwanych przez pacjenta i niezagrażające żadnymi powikłaniami. Istotne zaburzenia rytmu i przewodzenia występują znacznie rzadziej.
Dla przykładu, najczęstsza arytmia wymagająca leczenia, zespół Wolffa, Parkinsona i White’a (WPW), w którym obecny jest dodatkowy szlak przewodzący bodźce i powodujący napadowe kołatanie serca, jest rozpoznawany u 15 na 10 000 dzieci. Równie rzadko występują istotne zaburzenia przewodzenia w układzie przewodzącym serca, co zwykle objawia się wolniejszą od prawidłowej częstotliwością rytmu serca. Wrodzony całkowity blok serca zdarza się u 1 na 25 000 noworodków. Arytmie występują częściej u dzieci z wrodzonymi wadami serca, zwłaszcza poddawanych leczeniu operacyjnemu serca. U pacjentów z niektórymi wadami serca po leczeniu operacyjnym, w trakcie wieloletniej obserwacji stwierdza się istotne zaburzenia rytmu serca nawet u ponad połowy pacjentów.
Jakie są objawy arytmii?
Zaburzenia rytmu serca wpływają na efektywność jego pracy. Ilość krwi pompowanej przez serce pracujące nieregularnie, zbyt szybko lub zbyt wolno, może być znacznie mniejsza od prawidłowej. Objawy zmniejszonej ilości krwi pompowanej przez serce do ciała, a szczególnie do mózgu są zwykle dominującymi objawami groźnych zaburzeń rytmu serca. Należą do nich: zawroty głowy, osłabienie, męczliwość, duszność i omdlenia.
Niemiarowa czynność serca może być odczuwana przez pacjenta, a znaczne przyspieszenie rytmu serca również bywa odczuwane jako kołatanie serca.
U małego dziecka, zwłaszcza niemowlęcia, objawy arytmii mogą być niecharakterystyczne, np. osłabione łaknienie, wymioty, bladość skóry, drażliwość.
Czasem arytmia, nawet o znacznym nasileniu, nie jest w żaden sposób odczuwana przez pacjenta.
Dla lekarza badającego dziecko najważniejszym objawem arytmii jest stwierdzenie niemiarowego, zbyt wolnego lub zbyt szybkiego tętna. Miarowość i częstotliwość rytmu serca jest oceniania przez lekarza również podczas osłuchiwania serca. Innymi stwierdzanymi przez lekarza objawami, które mogą wystąpić u pacjenta w konsekwencji arytmii są oznaki niewydolności serca. Należą do nich między innymi przyspieszenie oddechu, bladość skóry, objawy zastoju krwi w płucach stwierdzane w osłuchiwaniu płuc, objawy zastoju krwi w narządach wewnętrznych (na przykład powiększenie wątroby), obrzęki.
Lekarz zapyta rodziców o objawy obserwowane przez nich u dziecka w ostatnich dniach, o przebyte choroby, a także o choroby (zwłaszcza choroby serca) występujące u innych członków rodziny.
Co zrobić w przypadku wystąpienia objawów arytmii u dziecka?
W przypadku podejrzenia arytmii sposób postępowania jest uzależniony od towarzyszących jej objawów. Jeżeli najważniejszym objawem jest uczucie niemiarowej pracy serca lub zbyt szybkiej pracy serca u dziecka bez innych objawów chorobowych, zwykle wystarczające jest zgłoszenie się do pediatry w normalnym trybie. Dziecko, które podczas incydentów kołatania serca lub niemiarowej pracy serca jest osłabione, ma zawroty głowy, jest blade, czy też zemdlało z tego powodu, powinno być zbadane przez lekarza w trybie pilnym.
Jeśli natomiast towarzyszące objawy nie ustępują w czasie kilku minut, ulegają nasileniu bądź też w trakcie odczuwania kołatania serca lub niemiarowej pracy serca dziecko traci przytomność, może ono wymagać nagłej pomocy lekarskiej i wówczas należy wezwać pogotowie ratunkowe.
Rodzice dziecka, u którego podejrzewa się zaburzenia rytmu serca, powinni potrafić zbadać dziecku tętno. Czasem przydatny okazuje się zakup stetoskopu, gdyż zbadanie tętna, zwłaszcza u niemowlęcia czy małego dziecka, jest trudniejsze od wysłuchania pracy serca stetoskopem nawet dla laika.
Jeśli u dziecka rozpoznano poważną arytmię, jego opiekunowie powinni się przeszkolić w zasadach rozpoznawania zatrzymania krążenia oraz prowadzenia czynności reanimacyjnych: masażu serca i sztucznego oddychania.
W jaki sposób lekarz ustala rozpoznanie arytmii?
Początkiem diagnostyki arytmii jest badanie lekarskie. Nierzadko arytmia jest przypadkowo rozpoznawana w trakcie takiego badania u dziecka zgłaszającego się do lekarza z zupełnie innych przyczyn.
Spoczynkowy zapis EKG
Pierwszym i najważniejszym badaniem pomocniczym w dalszej diagnostyce arytmii jest badanie elektrokardiograficzne (EKG). Jest to badanie czynności elektrycznej serca, czyli prądów elektrycznych, jakie wytwarza podczas pracy mięsień sercowy. Badanie jest całkowicie bezbolesne. Polega ono na rejestracji potencjałów elektrycznych elektrodami (metalowymi przyssawkami lub niewielkimi blaszkami) przyłożonymi do skóry w ściśle określonych miejscach. Elektrody są podłączone do elektrokardiografu, czyli aparatu mierzącego i zapisującego na specjalnym papierze zmiany napięć. Dziecko w czasie tego badania pozostaje w spoczynku. Zapis jest następnie analizowany przez lekarza. Na jego podstawie można określić rodzaj występujących zaburzeń rytmu serca.
W niektórych przypadkach lekarz może zalecić wykonanie dodatkowych badań elektrokardiograficznych, na przykład badania EKG podczas wysiłku lub też ciągłego badania EKG przez dłuższy czas, np. dobę lub nawet kilka dni (metodą Holtera). Jest to konieczne, jeżeli objawy występują rzadko, wskutek czego spoczynkowe badanie EKG może nie wykazywać żadnych zmian.
Wysiłkowe badanie EKG
Wysiłkowe badanie EKG polega na rejestracji zapisu EKG u pacjenta podczas wysiłku fizycznego. W praktyce polega to na przeprowadzeniu badania u dziecka na ruchomej bieżni lub na ergometrze rowerowym podobnym do roweru treningowego. Badanie to jest przydatne, zwłaszcza u tych dzieci, u których objawy arytmii stwierdza się podczas wysiłku fizycznego. W przypadku niektórych arytmii istotne jest ponadto stwierdzenie zachowania się określonej arytmii podczas wysiłku fizycznego w celu oceny jej istotności lub też wskazań do zastosowania szczególnego sposobu jej leczenia. Wysiłkowe badanie EKG można przeprowadzić tylko u dzieci, które są w stanie wystarczająco dobrze współpracować z personelem wykonującym badanie – przeważnie dotyczy to dzieci starszych.
Badanie EKG metodą Holtera
Całodobowe lub wielodniowe badanie EKG, czyli monitorowanie EKG metodą Holtera (nazwa pochodzi od nazwiska twórcy tej metody diagnostycznej) jest stosowane w arytmiach, w których nieprawidłowości w zapisie EKG występują niuregularnie i są rzadkie. W tej sytuacji spoczynkowy zapis EKG może ich nie wykryć. Innym ważnym wskazaniem do stosowania tej metody jest ocena nasilenia arytmii. Badanie to ma zastosowanie również do oceny wyników leczenia arytmii. Badanie polega na ciągłej rejestracji zapisu EKG przez 24 godziny, kilka dni, a nawet tydzień. Urządzenie składa się z rejestratora wielkości niewielkiego telefonu komórkowego i kilku elektrod przyklejonych do skóry na powierzchni klatki piersiowej. W czasie rejestracji zapisu urządzenie to nie wymaga żadnej obsługi. Zwykle możliwe jest natomiast skorzystanie z odpowiedniego przycisku, którego zadaniem jest dodanie do rejestrowanego zapisu informacji, że w danym momencie pacjent odczuwał jakieś dolegliwości. Może to mieć w dalszej analizie badania znaczenie w powiązaniu nieprawidłowości elektrokardiogramu z objawami występującymi u pacjenta. Po zakończeniu rejestracji, dane z rejestratora są przenoszone do komputera, z którego korzysta lekarz lub technik elektrokardiolog analizujący badanie. Zaburzenia rytmu serca, które wystąpiły podczas badania są nie tylko wykrywane, ale także liczone. Pozwala to na ocenę występowania oraz stopnia ich nasilenia, a także ich skojarzenie z dobową aktywnością pacjenta: snem, wysiłkiem, odpoczynkiem itp. Podczas badania dziecko powinno wykonywać czynności takie jak zwykle, bo taki jest sens badania. Należy unikać jedynie zamoczenia elektrod podczas toalety dziecka. Rozważnie należy podchodzić do udziału dziecka w zajęciach ruchowych (np. wychowania fizycznego) podczas badania. Taki zapis może być diagnostycznie cenny, ale większe jest ryzyko odklejenia elektrod, nie wspominając o mechanicznym uszkodzeniu rejestratora. W ciągu każdego badania należy zwracać uwagę na to, czy elektrody się nie odklejają. Dobrze jest mieć kilka zapasowych elektrod, którymi można zastąpić te odklejone. Elektrody należy sprawdzać również podczas snu dziecka, gdyż ich odklejenie w nocy może skutkować brakiem zapisu przez wiele godzin.
Wszczepialny rejestrator pętli
W bardzo rzadkich, wybranych przypadkach lekarz może zaproponować zastosowanie w diagnostyce tak zwanego rejestratora pętli EKG. Jest to urządzenie wielkości pastylki, które wszczepia się pacjentowi pod skórę. Jego zadaniem jest stała, nieprzerwana rejestracja EKG w ciągu wielu tygodni, a nawet miesięcy. Urządzenie to stosuje się w wykrywaniu arytmii u pacjentów z groźnymi objawami, zwłaszcza niektórymi rodzajami omdleń, co do których może zachodzić podejrzenie, że są spowodowane zaburzeniami rytmu serca. Urządzenie to stosuje się jedynie wtedy, gdy w innych badaniach nie udaje się wykryć arytmii lub innego wyjaśnienia występujących objawów.
Inwazyjne badanie elektrofizjologiczne
Jest to szczególny rodzaj badania elektrokardiograficznego, w którym impulsy elektryczne są mierzone nie poprzez elektrody umieszczone na powierzchni skóry, ale wprowadzone do wnętrza jam serca. Elektrody (cienkie przewody) wprowadzane są do serca poprzez duże naczynia obwodowe, najczęściej poprzez żyły i tętnice przebiegające w pachwinach. Dziecko podczas badania jest poddane znieczuleniu ogólnemu. Pozycja elektrod umieszczonych w sercu jest kontrolowana obrazem rentgenowskim lub innymi metodami obrazowymi. Badanie takie umożliwia bardzo precyzyjne określenie mechanizmu występowania arytmii. Umożliwia również dokładną ocenę funkcji układu przewodzącego bodźce w sercu pacjenta. Obecnie badanie to wykonywane jest w przypadkach, gdy planowane jest inwazyjne leczenie zaburzeń rytmu serca będące dalszą częścią tej procedury.
W diagnostyce zaburzeń rytmu serca można stosować również inne metody diagnostyczne, takie jak badanie echokardiograficzne, zdjęcie rentgenowskie klatki piersiowej, rezonans magnetyczny serca czy też inne badania zlecane przez kardiologa w szczególnych przypadkach, w zależności od rodzaju arytmii, innych chorób towarzyszących czy też innych zaburzeń związanych z arytmią.
Arytmia może towarzyszyć innym chorobom zarówno serca (np. zapaleniu mięśnia sercowego), jak i innych narządów (np. nadczynności tarczycy). Diagnostyka jest zatem ukierunkowana również na wykrycie możliwych przyczyn wystąpienia zaburzeń rytmu.
Leczenie zaburzeń rytmu serca (arytmii) u dzieci
Samo rozpoznanie zaburzeń rytmu serca nie przesądza o decyzji co do podjęcia leczenia. W przypadku rozpoznania arytmii u dziecka, o leczeniu decyduje przede wszystkim rodzaj występujących objawów. Jeśli arytmia nie powoduje dolegliwości, to najczęściej nie wymaga leczenia. Dziecko wymaga wówczas zwykle okresowych wizyt kontrolnych u kardiologa i wykonywania zaleconych badań. Niekiedy kardiolog zaleca modyfikację trybu życia, ograniczenie stosowania używek, np. napojów zawierających kofeinę i wprowadzenie suplementów diety zawierających magnez czy potas.
U dzieci z zaburzeniami rytmu serca powodującymi objawy stosuje się opisane poniżej metody leczenia. W rzadkich przypadkach wprowadza się leczenie mimo braku objawów z uwagi na rodzaj arytmii i ryzyko związane z wystąpieniem jej groźnych powikłań.
Leczenie farmakologiczne
W niektórych przypadkach kardiolog zaleca stosowanie leków. Są to zwykle leki bardzo dobrze tolerowane przez dzieci i niewywołujące działań niepożądanych pod warunkiem przyjmowania leków w zaleconych, odpowiednich dawkach. U dzieci dawkę leku lekarz ustala na podstawie masy ciała lub powierzchni ciała pacjenta. Z tego powodu u dzieci, a zwłaszcza u niemowląt dawki leków przeciwarytmicznych muszą być często modyfikowane. Należy ściśle przestrzegać zaleconego sposobu dawkowania. Jeśli z takich czy innych przyczyn dawka leku nie została w pełni podana (np. niemowlę ulało treść pokarmową wkrótce po podaniu leku), w żadnym wypadku nie należy powtarzać podania dawki leku i podać w odpowiednim czasie kolejną dawkę zleconą przez lekarza.
Celem farmakologicznego leczenia arytmii nie zawsze jest eliminacja zaburzeń rytmu. Niekiedy leczenie ma na celu zmianę częstotliwości rytmu serca (np. jego przyspieszenie u chorych ze zbyt wolnym rytmem) lub ochronę pacjenta przed wystąpieniem dodatkowych, niebezpiecznych zaburzeń rytmu serca. Leki przeciwarytmiczne na ogół stosuje się długotrwale.
W niektórych arytmiach groźne zaburzenia rytmu serca mogą wystąpić w trakcie przyjmowania różnych powszechnie stosowanych leków, na przykład niektórych antybiotyków, leków przeciwalergicznych i wielu innych. W takich przypadkach kardiolog konsultujący dziecko zawsze informuje o tym rodziców i przekazuje listę leków, których dziecko nie może otrzymywać. Listę tę należy każdorazowo okazywać pediatrze i innym lekarzom, którzy zlecają dziecku jakikolwiek lek.
Leczenie inwazyjne zaburzeń rytmu serca
Wszczepienie stymulatora serca
Jeśli arytmia u dziecka jest spowodowana zbyt wolnym generowaniem impulsów pobudzających serce lub blokiem przewodzenia tych impulsów, leczenie farmakologiczne jest nieskuteczne lub niewskazane, a rytm serca dziecka jest bardzo wolny i powoduje np. występowanie omdleń czy zasłabnięć, leczenie polega na wszczepieniu urządzenia elektronicznego pobudzającego serce do skurczów, czyli stymulatora (rozrusznika) serca. Nowoczesne stymulatory serca potrafią nie tylko generować impulsy, ale także rejestrować własną czynność przedsionków i komór pacjenta i dostosowywać swoją pracę do istniejącego rytmu tak, aby w jak największym stopniu upodobnić stymulowany rytm do naturalnego rytmu pacjenta. Stymulator jest urządzeniem wielkości zegarka, jest połączony z sercem przewodami (elektrodami). U niemowląt i małych dzieci stymulator jest wszczepiany w powłoki jamy brzusznej. Końce elektrod przewodzących impulsy stymulatora są naszywane przez chirurga na serce. U starszych dzieci stymulator może być wszczepiony w okolicę poniżej obojczyka, a elektrody wprowadzane są wówczas do serca poprzez naczynia krwionośne, bez konieczności naszywania ich na serce.
Z powodu zużycia baterii stymulator serca musi być co kilka lat wymieniany.
Wszczepienie kardiowertera
W leczeniu niektórych zaburzeń rytmu serca lekarz zaleca wszczepienie kardiowertera. Jest to urządzenie podobne do stymulatora serca, które poza możliwością generowania impulsów pobudzających serce do skurczu potrafi również w razie wystąpienia groźnej dla życia arytmii umiarowić pracę serca silnym impulsem elektrycznym.
Ablacja
Arytmie często spowodowane są mikroskopijnym defektem budowy serca: obecnością ogniska generującego nieprawidłowe bodźce bądź istnieniem nieprawidłowego połączenia, które przewodzi bodźce obok układu przewodzącego. Ablacja polega na usunięciu defektu poprzez zniszczenie tego miejsca wysoką lub niską temperaturą. Zabieg taki wykonywany jest po uprzednim badaniu elektrofizjologicznym opisanym powyżej, które pozwala na precyzyjne określenie lokalizacji ogniska wywołującego arytmię. Cewnikiem (długim, cienkim przewodem) wprowadzonym do serca przez naczynia krwionośne, doprowadza się do zniszczenia tego miejsca. Po wykonanym skutecznie zabiegu ablacji dziecko powraca całkowicie do zdrowia i najczęściej nie wymaga już dalszego leczenia.
Leczenie metodą ablacji można prowadzić u niektórych pacjentów, zwłaszcza gdy arytmia objawia się u nich występowaniem napadowych kołatań serca.
Najczęstsze arytmie
Poniżej przedstawiono krótkie omówienie typów arytmii, które najczęściej występują u dzieci.
Przedwczesne pobudzenia nadkomorowe
Pobudzenie jest nieprawidłowo, przedwcześnie generowane w przedsionkach lub układzie przewodzącym serca powyżej komór serca. Co jakiś czas serce kurczy się wcześniej niż powinno, co może być odczuwane przez dziecko jako dodatkowe uderzenie serca. Jest to najczęstszy typ arytmii, zwykle o łagodnym przebiegu. Najczęściej nie wymaga leczenia, a jedynie okresowej kontroli kardiologicznej.
Przedwczesne pobudzenia komorowe
Pobudzenie jest generowane przez ognisko położone w lewej lub prawej komorze serca. Serce kurczy się wcześniej, niż należałoby oczekiwać przy rytmie obserwowanym u pacjenta. Może być odczuwane jako dodatkowe, silniejsze uderzenie.
Ta arytmia często jest łagodna i nie wymaga leczenia, lecz niekiedy może być groźna, zwłaszcza gdy nasila się przy wysiłku, powoduje omdlenia, jest skojarzona z innymi chorobami serca. W takich przypadkach leczenie jest konieczne.
Częstoskurcz nadkomorowy
Częstoskurcz nadkomorowy to bardzo szybki rytm serca spowodowany wystąpieniem kolejno następujących po sobie skurczów przedsionków. Taki rytm może powstać w wyniku obecności ogniska, które pracuje z taką prędkością lub też w wyniku krążenia impulsu pobudzającego przedsionki w tzw. pętli. Częstoskurcz może mieć częstotliwość 200, a u niemowląt nawet 300 i więcej uderzeń na minutę. Jest on odczuwany przez dziecko jako kołatanie serca, a niekiedy może wywołać omdlenie. Częstoskurcz trwający kilka godzin doprowadza do rozwoju niewydolności serca. Częstoskurcz nadkomorowy zawsze wymaga podjęcia szybkiego leczenia w warunkach szpitalnych. Dzieci z napadami częstoskurczu nadkomorowego są zwykle kwalifikowane do leczenia metodą ablacji.
Częstoskurcz komorowy
Podobnie jak w przypadku częstoskurczu nadkomorowego, częstoskurcz komorowy powstaje, gdy przedwczesne pobudzenia komorowe występują w serii. Bodźce pobudzające serce powstają w komorach serca, a nie w węźle zatokowym. U dzieci występuje rzadko. W tej grupie arytmii są zaburzenia rytmu zarówno śmiertelnie groźne, jak i stosunkowo łagodne. Niektóre zagrażają nagłą śmiercią sercową, podczas gdy inne są nieodczuwalne dla pacjenta i mogą trwać latami. Niemniej, częstoskurcz komorowy w każdym przypadku wymaga stałej i starannej kontroli i leczenia kardiologicznego.
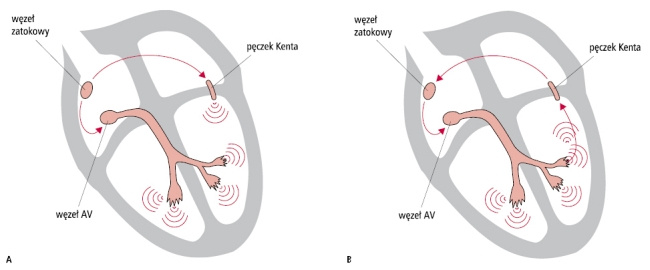
Zespół preekscytacji
Zespół preekscytacji to choroba, w której obok prawidłowego układu przewodzącego w sercu istnieje dodatkowe połączenie elektryczne przedsionków i komór. Czasem, choć nie zawsze, powoduje to powstanie charakterystycznych zmian w zapisie EKG. Zespół preekscytacji jest powodem występowania napadowych kołatań serca. Dochodzi do nich, gdy w wyniku obecności dwóch szlaków łączących elektrycznie przedsionki i komory pobudzający je impuls zaczyna krążyć w tzw. pętli: jednym szlakiem zstępuje od przedsionków do komór, a drugim wraca z komór do przedsionków. Jeśli u dziecka obecne są typowe zmiany w zapisie EKG oraz występują napady kołatania serca, to rozpoznaje się wówczas zespół Wolfa, Parkinsona i White’a. Napad kołatania serca może powodować omdlenie, a długo trwający napad może być niebezpieczny dla życia. W przebiegu zespołu preekscytacji mogą wystąpić również inne niebezpieczne dla życia zaburzenia rytmu serca. Dlatego u pacjentów, u których występują kołatania serca, stosuje się zapobiegające im leki. U pacjentów tych zaleca się również wykonanie ablacji. Polega on na usunięciu nieprawidłowego szlaku łączącego przedsionki i komory.