Co to są bezdechy i jakie są ich przyczyny?
Bezdechem (ang. apnea) nazywamy zatrzymanie oddechu u noworodka, które trwa co najmniej 20 sekund lub krótsze, ale z towarzyszącymi dodatkowymi objawami, tj. znacznym zwolnieniem czynności serca (<100/min) i/lub zmniejszeniem utlenowania krwi (mierzone za pomocą pulsoksymetru, potocznie nazywane „spadkami saturacji”). Częstość i nasilenie bezdechów u noworodków ściśle związana jest z dojrzałością dziecka – najczęściej bezdechy występują u bardzo niedojrzałych noworodków urodzonych przedwcześnie, u tych dzieci mają też one największe nasilenie. Warto jednak zauważyć, że krótkie przerwy w oddychaniu (trwające 5–10 s) są zjawiskiem bardzo częstym u noworodków.
Wyróżnić można trzy mechanizmy zatrzymania oddechu u noworodka:
- centralny – związany z nieprawidłową czynnością ośrodka oddechowego w mózgu,
- obturacyjny – spowodowany niedrożnością dróg oddechowych, przy zachowaniu prawidłowej czynności ośrodka oddechowego w mózgu,
- mieszany – gdy niedrożność dróg oddechowych poprzedza zatrzymanie czynności ośrodka oddechowego w mózgu.
Większość bezdechów u noworodków ma pochodzenie centralne, rzadziej mieszane.
Najczęstszą przyczyną bezdechów u noworodka jest niecałkowite wykształcenie mechanizmów regulujących rytm oddychania związany z niedojrzałością dziecka urodzonego przedwcześnie. Bezdechy związane z niedojrzałością noworodka określa się mianem bezdechów wcześniaków (ang. apnea of prematurity). Do innych przyczyn bezdechów u noworodków zalicza się: zakażenia, niedotlenienie okołoporodowe, wrodzone choroby metaboliczne, niewłaściwą temperaturę otoczenia, podawanie matce leków z grupy opioidów lub dużych dawek preparatów magnezu bezpośrednio przed porodem, stosowanie w leczeniu noworodka leków powodujących ograniczenie czynności ośrodka oddechowego w mózgu, krwawienia wewnątrzczaszkowe, martwicze zapalenie jelit.
Jak często występują bezdechy?
Ogólnie bezdechy występują u 1 na 100 żywo urodzonych noworodków. U noworodków urodzonych o czasie częstość bezdechów jest najmniejsza (ok. 0,1%) i zwiększa się wraz ze stopniem niedojrzałości dziecka. Ocenia się, że bezdechy występują u ok. 5–7% dzieci urodzonych pomiędzy 34.a 35. tygodniem ciąży (tc.), 10–14% noworodków urodzonych w 32.–33 tc., 50% dzieci urodzonych w 30.–31 tc. i prawie u wszystkich noworodków skrajnie niedojrzałych (urodzonych przed 28. tc.).
Jak się objawiają bezdechy?
U dziecka ustają ruchy oddechowe (brak ruchu klatki piersiowej). Bezdechy u noworodków oddychających samodzielnie najczęściej występują w pierwszych 2–3 dniach życia. U dzieci, u których stosuje się sztuczny oddech bezdechy nie są odnotowywane, gdyż za dziecko oddycha respirator. U tych chorych bezdechy najczęściej obserwuje się w pierwszym tygodniu od zakończenia sztucznej wentylacji. Jeżeli u dziecka, u którego nie stwierdzano już objawów epizody bezdechów powracają, najczęściej przyczyną choroby jest zakażenie uogólnione (sepsa).
Zatrzymaniu oddechu u noworodka najczęściej towarzyszy również zwolnienie czynności serca (bradykardia) oraz zmniejszenie utlenowania hemoglobiny (desaturacja). Przy dłużej trwającym bezdechu zaobserwować można zmianę zabarwienia skóry i błon śluzowych – sinicę.
Jak lekarz stawia diagnozę?
Rozpoznanie opiera się przede wszystkim na dokładnym zebraniu wywiadu. Ważnym elementem rozpoznania bezdechów u noworodka urodzonego przedwcześnie (apnea of prematurity) jest wykluczenie innych przyczyn bezdechów, szczególnie tych, które wymagają odpowiedniego leczenia (zakażenia, niedotlenienie, krwawienia śródczaszkowe). Należy również odróżnić bezdech od epizodów zmniejszenia wysycenia tlenem hemoglobiny („spadków saturacji”, sinicy) czy też zwolnienia czynności serca (bradykardii) wiążącego się z karmieniem doustnym noworodków urodzonych przedwcześnie. Epizody sinicy i/lub bradykardii towarzyszące karmieniu występują przede wszystkim u dzieci, u których rozpoczyna się naukę karmienia doustnego. Łączą się one z brakiem koordynacji ssania, połykania i oddychania.
Jakie są sposoby leczenia?
Obecnie zaleca się, aby w czasie pobytu na oddziale noworodkowym monitorowaniem w kierunku bezdechów obejmować wszystkie noworodki urodzone przed ukończeniem 35. tygodnia ciąży. Monitorowanie powinno obejmować czynność serca oraz wysycenie tlenem hemoglobiny (pulsoksymetria).
Leczenia wymagają dzieci, u których stwierdza się bardzo częste lub przedłużone epizody bezdechu, epizody bezdechu z towarzyszącym zwolnieniem czynności serca i zmniejszeniem utlenowania krwi (wysycenie hemoglobiny tlenem <90%) lub jeżeli dziecko z powodu bezdechu wymaga sztucznego oddechu aparatem Ambu.
Pierwszym krokiem jest ograniczenie narażenia dziecka na czynniki, które mogą prowokować lub nasilać występowanie bezdechów. Do działań tych należą: zapewnienie dziecku właściwej temperatury otoczenia (duże wahania temperatury sprzyjają występowaniu bezdechów), układanie dziecka w pozycji zabezpieczającej przed nadmiernym przygięciem lub nadmiernym odgięciem głowy, utrzymywanie drożności nosa.
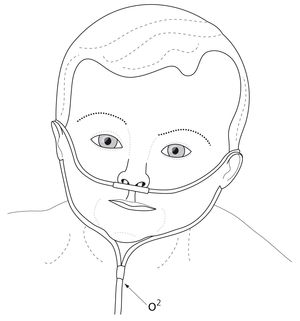 Ryc. Kaniule donosowe
Ryc. Kaniule donosoweU dzieci, u których podejrzewa się bezdechy obturacyjne lub mieszane postępowaniem z wyboru powinno być zastosowanie dodatniego ciśnienia w drogach oddechowych (CPAP – continuous positive airway pressure). Dodatnie ciśnienie w drogach oddechowych można uzyskać, stosując odpowiednie urządzenia (urządzenia nCPAP, respirator). Dziecku zakłada się odpowiednie kaniule donosowe (ryc.) lub maskę nosową i podłącza się je do urządzenia przez odpowiedni system rurek. Metoda ta zapobiega także zapadaniu się pęcherzyków płucnych.
Lekiem z wyboru stosowanym w leczeniu bezdechów centralnych jest kofeina. Lek podawany jest jeden raz na dobę dożylnie lub doustnie. Powoduje on stymulację ośrodka oddechowego, zwiększa siłę skurczu najważniejszego mięśnia biorącego udział w oddychaniu, czyli przepony, zwiększa napięcie mięśni w jamie ustnej i gardle (zapobiega ich zapadaniu się). U większości dzieci leczenie jest bardzo dobrze tolerowane. Do rzadkich działań niepożądanych należą przyśpieszenie czynności serca (tachykardia) oraz objawy nietolerancji karmienia (wymioty). U dzieci chorujących na chorobę refluksową (refluks żołądkowo-przełykowy) stosowanie kofeiny może nasilać jej objawy.
Dzieci, u których mimo stosowanego leczenia (CPAP, kofeina) bezdechy się utrzymują i towarzyszą im nasilone epizody niedotlenienia wymagają intubacji dotchawiczej (założenia rurki do tchawicy) i wprowadzenia sztucznej wentylacji.
Jednym z czynników, który może zwiększać częstość bezdechów jest niedokrwistość (anemia) u dziecka. W przypadkach ciężkiej niedokrwistości dziecko wymaga przetoczenia preparatu krwi (koncentratu krwinek czerwonych).
Czy możliwe jest całkowite wyleczenie?
U większości dzieci bezdechy ustępują wraz z dojrzewaniem układu nerwowego. Ocenia się, że w wieku 44. tygodni, licząc od daty ostatniej miesiączki ośrodek oddechowy w mózgu jest już w pełni dojrzały i nie powinno się już obserwować bezdechów u noworodka.
Jednym z istotnych problemów dotyczącym dzieci, u których obserwowano bezdechy jest decyzja o wypisie do domu z oddziału noworodkowego. Jeżeli u dziecka, które nie otrzymuje kofeiny, nie obserwowano żadnych epizodów bezdechu w ciągu 7 dni ryzyko nawrotu bezdechu jest minimalne i przyjmuje się, że dziecko takie może zostać bezpiecznie wypisane do domu. Po wypisie dziecko nie wymaga w domu specjalnego monitorowania ani leczenia.
Jeżeli lekarz decyduje się wypisać do domu dziecko urodzone przedwcześnie, które na stałe przyjmuje kofeinę lub nadal obserwuje się łagodne epizody zwolnienia lub spłycenia oddechu, powinien rozważyć zalecenie monitorowania oddechu dziecka w domu.
Dzieci, u których nadal obserwuje się bezdechy połączone ze zwolnieniem czynności serca lub zmniejszeniem utlenowania krwi (wysycenie tlenem hemoglobiny <90%) nie należy wypisywać do domu nawet z zaleceniem leczenia i monitorowania.
Co trzeba robić po zakończeniu leczenia?
Dzieci, u których obserwowano bezdechy w okresie noworodkowym nie wymagają żadnego leczenia ani specjalistycznego postępowania w przyszłości. Aktualne wyniki badań nie wskazują, aby bezdechy w okresie noworodkowym były istotnymi czynnikami ryzyka odległych powikłań, w tym nie są istotnym czynnikiem nagłej śmierci łóżeczkowej niemowląt (SIDS; zobacz: Śmierć łóżeczkowa – jak zminimalizować ryzyko jej wystąpienia.
Ze względu na fakt, że większość dzieci z bezdechami to noworodki urodzone przedwcześnie opieka po zakończeniu leczenia uzależniona jest od innych współistniejących problemów.