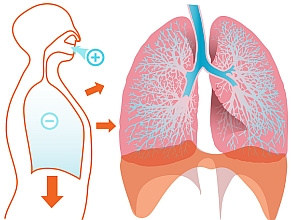
Co to jest niewydolność oddechowa i jakie są jej przyczyny?
Niewydolność oddechowa to stan zagrożenia życia, w którym w płucach dochodzi do zaburzenia wymiany gazowej, czyli wymiany tlenu i dwutlenku węgla, powodując niedotlenienie tkanek organizmu.
Wyróżnia się kilka mechanizmów doprowadzających do wystąpienia niewydolności oddechowej. Mogą one występować pojedynczo lub w połączeniu. Należą do nich:
- zaburzenia stosunku wentylacji (dopływu powietrza do płuc) do perfuzji (przepływu krwi przez naczynia płucne); pojawiają się w większości chorób płuc, które doprowadzają do niewydolności oddechowej;
- hipowentylacja pęcherzykowa, czyli zmniejszenie przepływu powietrza w drogach oddechowych na skutek zmniejszenia liczby oddechów lub ich głębokości (np. w przebiegu deformacji klatki piersiowej, po przyjmowaniu niektórych leków, w chorobach neurologicznych);
- przeciek płucny powstaje gdy prawidłowo zaopatrywany przez krew obszar płuca nie jest wentylowany; dzieje się tak w niedodmie płuc, zapaleniu płuc, obrzęku płuc lub przy wysięku do opłucnej;
- zaburzenia dyfuzji (czyli przenikania tlenu przez ścianę pęcherzyków płucnych) są konsekwencją pogrubienia błony pęcherzyków płucnych, co powoduje utrudnienie przenikania tlenu lub tak krótkiego kontaktu powietrza z błoną, że tlen nie zdąży w odpowiedniej ilości przeniknąć do krwi. Jest to mechanizm niewydolności oddechowej w przebiegu chorób śródmiąższowych płuc lub w wyniku tzw. hiperkinetycznego krążenia (zbyt szybkiego, jak np. w nadczynności tarczycy, gorączce);
- małe stężenie tlenu we wdychanym powietrzu występuje na dużych wysokościach nad poziomem morza albo w dusznych pomieszczeniach.
Najważniejsze przyczyny mogące doprowadzić do niewydolności oddechowej u dzieci można podzielić na przyczyny bezpośrednio zależne od układu oddechowego oraz przyczyny związane z innymi układami.
Choroby układu oddechowego, które mogą prowadzić do niewydolności oddechowej to:
- infekcje górnych dróg oddechowych (zapalenie krtani, zapalenie nagłośni),
- infekcje dolnych dróg oddechowych (zapalenie płuc, zapalenie oskrzelików),
- aspiracja ciała obcego do dróg oddechowych (cząstki pokarmu, zabawki),
- choroby opłucnej (odma opłucnej, wysięk opłucnowy, krwiak opłucnowy),
- zaostrzenie przewlekłych chorób płuc (astmy oskrzelowej, mukowiscydozy, choroby śródmiąższowej),
- choroby wieku noworodkowego (zespół błon szklistych, zespół zachłyśnięcia smółką, zespół mokrego płuca, infekcja wewnątrzmaciczna, wady układu oddechowego).
Choroby spoza układu oddechowego, które mogą prowadzić do niewydolności oddechowej to:
- choroby układu krążenia (wady serca, niewydolność krążenia),
- choroby klatki piersiowej upośledzające mechanikę oddychania (znaczne skrzywienie kręgosłupa – kifoskolioza, złamanie mostka, żeber, wady żeber),
- choroby mięśni (dystrofia, miastenia),
- posocznica,
- choroby neurologiczne (zapalenie opon mózgowo-rdzeniowych, guzy mózgu),
- zatrucia (leki, jad kiełbasiany, tlenek węgla, toksyczne gazy).
Jak często występuje niewydolność oddechowa?
Niewydolność oddechowa może wystąpić w przebiegu bardzo różnych chorób. Niektóre z nich są częste (jak np. astma), a inne bardzo rzadkie (np. dystrofia mięśniowa). Ponadto w niektórych chorobach niewydolność oddechowa jest zjawiskiem częstym (choroby układu oddechowego u noworodków), a w niektórych występuje rzadziej (np. astma). Częstość występowania niewydolności oddechowej jest więc ściśle powiązana z częstością i ciężkością choroby, która ją wywołała.
Jak się objawia niewydolność oddechowa?
U pacjenta z niewydolnością oddechową obserwujemy:
- objawy duszności: trudność w mówieniu, karmieniu, napięcie i praca dodatkowych mięśni oddechowych (poruszanie skrzydełkami nosa, wciąganie międzyżebrzy, dołków nad i pod obojczykami), bardzo przyspieszony lub skrajnie zwolniony oddech, nieregularny oddech, zasinienie powłok skórnych;
- objawy niedotlenienia ośrodkowego układu nerwowego: zaburzenia świadomości, dezorientację, niepokój, zaburzenia zachowania (pobudzenie, apatia), drgawki, śpiączkę;
- objawy ze strony układu krążenia: przyspieszenie lub skrajne zwolnienie rytmu serca, wzrost lub spadek ciśnienia tętniczego, niekiedy nawet zatrzymanie krążenia.
Co robić w przypadku wystąpienia objawów niewydolności oddechowej?
Ostra, pojawiająca się w ciągu kilku minut, godzin niewydolność oddechowa jest bezpośrednim stanem zagrożenia życia. W przypadku wystąpienia jakichkolwiek jej objawów należy pilnie wezwać pogotowie ratunkowe.
W przypadku nagłego zatrzymania krążenia, bezdechu należy niezwłocznie rozpocząć resuscytację i kontynuować ją do czasu przyjazdu pomocy lekarskiej.
Dzieci, u których rozpoznano przewlekłą niewydolność oddechową powinny się znajdować pod stałą opieką lekarza specjalisty. W przypadku zaostrzenia choroby, nagłego pogorszenia stanu dziecka, nasilenia duszności, konieczny jest pilny kontakt z lekarzem, a niekiedy wezwanie pogotowia ratunkowego.
W jaki sposób lekarz ustala rozpoznanie niewydolności oddechowej?
Rozpoznanie niewydolności oddechowej jest możliwe po wykonaniu badania gazometrycznego krwi pobranej zazwyczaj z dobrze rozgrzanego palca lub płatka usznego, a w warunkach szpitalnych bezpośrednio z tętnicy.
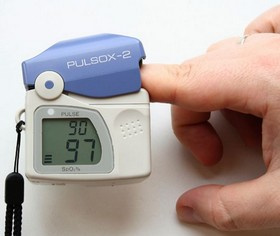
Badaniem przesiewowym, pozwalającym oszacować utlenowanie krwi jest pomiar saturacji krwi za pomocą pulsoksymetru. Jest to urządzenie zakładane na palec u dorosłych lub dzieci starszych lub na piętę u dzieci młodszych. Prawidłowa saturacja mieści się w granicach 95–100%. Nieprawidłowe wskazanie pulsoksymetru obliguje do wykonania badania gazometrycznego w laboratorium.
Biorąc pod uwagę szybkość narastania zaburzeń w utlenowaniu krwi, rozpoznaje się:
- ostrą niewydolność oddechową – rozwijającą się w ciągu kilku minut lub godzin u uprzednio zdrowego dziecka,
- przewlekłą niewydolność oddechową – powstającą w ciągu tygodni lub miesięcy.
W rozpoznaniu niewydolności oddechowej poza badaniem gazometrycznym pomocny jest wywiad oraz badanie lekarskie, które łącznie z badaniami dodatkowymi pozwala ustalić przyczynę.
Najczęściej zlecane badania dodatkowe to:
- morfologia krwi obwodowej, wskaźniki stanu zapalnego (CRP),
- zdjęcie przeglądowe klatki piersiowej, ew. tomografia klatki piersiowej.
- EKG, echo serca,
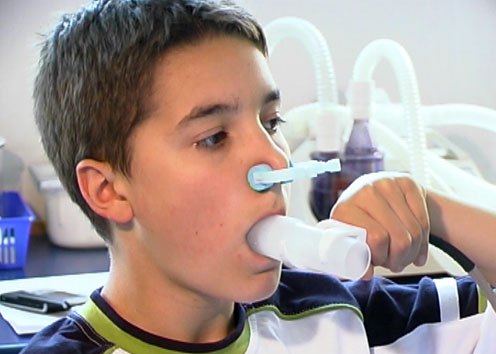
- spirometria.
Jakie są metody leczenia niewydolności oddechowej?
Leczenie niewydolności oddechowej jest złożone i wielokierunkowe. Podstawą jest leczenie przyczyny, która doprowadziła do niewydolności oddechowej. Ważnym elementem terapii jest poprawa utlenowania krwi poprzez podawanie tlenu oraz wspomaganie wentylacji (CPAP, respirator).
Czy możliwe jest całkowite wyleczenie niewydolności oddechowej?
Ostra niewydolność oddechowa w przebiegu chorób infekcyjnych układu oddechowego mija wraz z wyleczeniem infekcji. W przypadku aspiracji ciała obcego do dróg oddechowych jego całkowite usunięcie likwiduje zarazem przyczynę niewydolności oddechowej. Ustąpienie odmy opłucnowej, samoistne bądź po drenażu, prowadzi do ustąpienia objawów niewydolności oddechowej.
Choroby przewlekłe doprowadzające do przewlekłej niewydolności oddechowej są najczęściej nieuleczalne. Odpowiednim postępowaniem, w tym tlenoterapią w warunkach domowych i systematyczną kontrolą lekarską, można niejednokrotnie uzyskać opanowanie objawów choroby i satysfakcjonującą jakość życia.
Co trzeba robić po zakończeniu leczenia niewydolności oddechowej?
Zazwyczaj w przypadku wystąpienia ostrej niewydolności oddechowej, której przyczyna była znana oraz została wyeliminowana kontrola nie jest wymagana.
Przewlekła niewydolność oddechowa spowodowana przez choroby przewlekłe wymaga leczenia bezterminowego i stałej opieki lekarza rodzinnego/POZ oraz ośrodka specjalistycznego.
Co robić, aby uniknąć wystąpienia niewydolności oddechowej?
Nie ma metody, która dawałaby pełne zabezpieczenie przed wystąpieniem niewydolności oddechowej. Istnieją natomiast sposoby na zmniejszenie ryzyka jej wystąpienia.
W przypadku infekcji można zastosować profilaktykę w postaci szczepień ochronnych. Oprócz obowiązkowych szczepionek będących w programie szczepień ochronnych dostępne są szczepionki zalecane, jak na przykład przeciw pneumokokom, meningokokom czy ospie wietrznej. Nie mniej ważny jest stan uodpornienia osób opiekujących się dziećmi.
W przypadku chorób przewlekłych działaniem zmniejszającym ryzyko wystąpienia niewydolności oddechowej będzie stosowanie się do zaleceń lekarskich, systematyczna kontrola w ośrodkach i poradniach specjalistycznych.