Co to jest ostre zapalenie ucha środkowego i jakie są jego przyczyny?
Ostre zapalenie ucha środkowego jest to proces zapalny obejmujący błonę śluzową i struktury ucha środkowego rozwijający się nagle, z ogólnymi i/lub miejscowymi objawami ostrego stanu zapalnego i obecnością ropnej wydzieliny w jamie bębenkowej.
Nawracające ostre zapalenie ucha środkowego rozpoznajemy, gdy u pacjenta występuje 3 lub więcej zachorowań na tę chorobę w ciągu 6 miesięcy lub 4 i więcej zachorowań w ciągu 12 miesięcy.
Ostre zapalenie ucha środkowego to najczęściej zakażenie wstępujące z części nosowej gardła poprzez trąbkę słuchową, czemu sprzyjają wirusowe infekcje górnych dróg oddechowych (ryc.). Znacznie rzadziej infekcja szerzy się ze strony przewodu słuchowego zewnętrznego poprzez perforację błony bębenkowej lub dreny wentylacyjne. W większości (66%) przyczyna zakażenia jest mieszana – powodują je zarówno wirusy (RSV, wirusy grypy A, paragrypy, ryno- i adenowirusy) jak i bakterie (S. pneumoniae – 36,7%, H. influenzae – 31,7%, M. catarrhalis – 18,7%). Bakterie wywołujące zapalenie ucha zwykle wcześniej bytują w części nosowej gardła. Obecność tych bakterii w nosogardle w okresie infekcji wirusowej zwiększa 3–4-krotnie ryzyko wystąpienia ostrego zapalenia ucha środkowego.
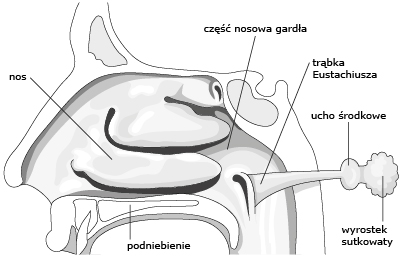
Ryc. Schemat nosogardła
Zaburzenia czynności trąbki słuchowej, łączącej część nosową gardła i ucho środkowe odgrywają bardzo istotną rolę w zapaleniach ucha środkowego. Różnice w budowie anatomicznej i czynności trąbki słuchowej w wieku dziecięcym są odpowiedzialne za częste zapalenia ucha w tym wieku. Sprzyjają temu także częste w tym wieku infekcje górnych dróg oddechowych i przerost migdałka gardłowego. Inne czynniki, które mogą wpływać na częstość zachorowań to: niedojrzały jeszcze u dzieci układ immunologiczny, płeć męska, predyspozycje genetyczne, uczęszczanie do żłobków i przedszkoli, brak karmienia piersią, używanie smoczków przez dzieci poruszające się samodzielnie, pora roku – okres jesienno-zimowy, wady twarzoczaszki (dysfunkcje trąbki słuchowej), zaburzenia odporności, alergia.
Jak często występuje ostre zapalenie ucha środkowego?
Większość dzieci choruje na ostre zapalenie ucha środkowego przynajmniej raz w życiu. Szczyt zachorowań przypada między 6. a 18. miesiącem życia, a po ukończeniu 7. roku życia częstość zachorowań wyraźnie się zmniejsza. Jedynie 10% z nich występuje po 15. roku życia.
Nawracające zapalenia ucha środkowego dotyczą głównie dzieci do 2. roku życia i w tej grupie wiekowej 15% dzieci spełnia kryteria tego rozpoznania. Są to dzieci określane jako „skłonne do zapaleń uszu”, u których również często obserwuje się wysiękowe zapalenie ucha.
Jak się objawia ostre zapalenie ucha środkowego?
Ostre zapalenie ucha środkowego zwykle poprzedza nieżyt nosa i objawy infekcji górnych dróg oddechowych. Typowym objawem jest ból ucha, ale nie występuje on u ponad 20% chorych. Jego brak nie wyklucza więc ostrego zapalenia ucha środkowego, szczególnie u dzieci małych i z tendencją do nawrotów zapalenia ucha. Należy również pamiętać, że ból ucha może mieć też inne przyczyny. W ostrym zapaleniu ucha środkowego ból jest silny, ma charakter tętniący, najczęściej pojawia się w nocy. Zwykle nie trwa dłużej niż kilka dni, w większości przypadków jeden dzień. Bólowi ucha towarzyszy uczucie pełności w uchu, upośledzenie słuchu. Gorączka występuje jedynie u ok. 25% chorych. Objawy ze strony ucha są najbardziej charakterystyczne, ale pomocne w rozpoznaniu są tylko u dzieci nieco starszych, które potrafią określić swoje dolegliwości. U niemowląt na zapalenie ucha wskazuje gorączka, płacz, zaburzenia snu, mogą wystąpić wymioty, czasem biegunka, wyciek wydzieliny ropnej z ucha. Objawy, takie jak niepokój dziecka, pocieranie ucha o poduszkę, ból przy ucisku na skrawek nie mają wartości diagnostycznej i nie mogą być podstawą rozpoznania. Im młodsze dziecko tym wyraźniejsze objawy ogólne, a mniejsze miejscowe.
Upośledzenie słuchu w chorym uchu, jest częstym objawem, ale rzadko zgłaszane jest samoistnie przez chorych, ponieważ dominują objawy bólowe.
Co robić w razie wystąpienia objawów?
Dziecku powyżej 2. roku życia, bez czynników ryzyka cięższego przebiegu, takich jak wady twarzoczaszki, nawracające zapalenia ucha, zaburzenia odporności, zespół Downa i ze stosunkowo łagodnym przebiegiem ostrego zapalenia ucha środkowego należy podać doustnie leki przeciwbólowe (ibuprofen, paracetamol). Jeżeli dolegliwości utrzymują się następnego dnia, konieczna jest wizyta u lekarza.
Dzieci młodsze, poniżej 2. roku życia, jak również wszystkie z ciężkim przebiegiem choroby (gorączka >39°C, wymioty, biegunka) lub wyżej wymienionymi czynnikami ryzyka ciężkiego przebiegu powinny zgłosić się do lekarza tego samego dnia.
Jak lekarz stawia diagnozę?
Podstawą rozpoznania ostrego zapalenia ucha środkowego jest badanie otoskopowe. W początkowych fazach ostrego zapalenia ucha środkowego występuje poszerzenie i przekrwienie naczyń wzdłuż rękojeści młoteczka i od obwodu błony bębenkowej. Następnie błona bębenkowa ulega pogrubieniu i zostaje uwypuklona na zewnątrz przez ropną wydzielinę zbierającą się w jamie bębenkowej. Napięcie błony bębenkowej doprowadza do uciśnięcia jej naczyń, co powoduje, że nie jest ona tak bardzo przekrwiona i zaczerwieniona, ale nabiera żółtawej barwy. Objawami o najwyższej wartości rozpoznawczej jest wyraźne uwypuklenie błony na zewnątrz i jej zaczerwienienie. Jeżeli doszło do perforacji błony bębenkowej (ok. 5% chorych), to w przewodzie słuchowym widoczny jest ropny, pulsujący wyciek. Objawom ze strony ucha towarzyszy często nieżyt nosa (katar).
Zalegająca w uchu wydzielina ropna powoduje niedosłuch typu przewodzeniowego, który może być potwierdzony przez badanie szeptem i próby stroikowe. Zwykle nie ma potrzeby wykonywania badania audiometrycznego tonalnego, które może być trudne do wykonania u dziecka ze złym samopoczuciem i bólem ucha. Badanie tympanometryczne wykonuje się w wyjątkowych sytuacjach wątpliwości diagnostycznych.
Na czym polega leczenie?
Ze względu na dużą tendencję do samoistnego ustępowania objawów u większości dzieci z ostrym zapaleniem ucha środkowego zaleca się „czujną obserwację” polegającą na podaniu leków przeciwbólowych i przeciwgorączkowych, a decyzję o podaniu antybiotyku podejmuje się jedynie w razie braku samoistnej poprawy w ciągu 24–48 godzin. Pozwala to na uniknięcie antybiotykoterapii u około 2/3 chorych. Leczenie przeciwbólowe należy zastosować z chwilą rozpoznania ostrego zapalenia ucha środkowego, bez względu na to, czy zlecano antybiotyk, czy nie. Podaje się zwykle ibuprofen (co 6–8 godzin) lub paracetamol (co 4 godziny) doustnie. Nie wykazano skuteczności stosowania w ostrym zapaleniu ucha środkowego leków przeciwhistaminowych, mukolityków, kropli obkurczających błonę śluzową nosa. Antybiotykoterapię stosuje się obowiązkowo w następujących grupach pacjentów:
- dzieci <6. miesiąca życia
- dzieci z wysoką gorączką i wymiotami
- z wyciekiem z ucha
- <2. roku życia z obustronnym ostrym zapaleniem ucha środkowego
- z grupy zwiększonego ryzyka – nawracające zapalenie ucha środkowego, wady twarzoczaszki, zaburzenia immunologiczne, zespół Downa, odbiorcze upośledzenie słuchu
- chorych z ograniczonym dostępem do opieki medycznej
- przy braku poprawy po 24–48-godzinnym okresie leczenia objawowego.
Stosowana antybiotykoterapia powinna być głównie empiryczna i skierowana przeciwko S. pneumoniae i H. influenzae. Kryteria te spełnia amoksycylina. Jednakże ze względu na utrzymujący się w Polsce wysoki odsetek S. pneumoniae o zmniejszonej wrażliwości na penicylinę zaleca się duże dawki tego antybiotyku – 75-90 mg/kg/dobę. W przypadku braku poprawy lub wczesnego nawrotu (do 7 dni) zaleca się stosowanie amoksycyliny z kwasem klawulanowym lub ceftriaksonu (dożylnie lub domięśniowo przez 3 doby). W przypadku uczulenia na wyżej wymienione antybiotyki zaleca się aksetyl cefuroksymu lub makrolidy (klarytromycyna).
W nielicznych przypadkach konieczne może być nacięcie błony bębenkowej. Zabieg jest zwykle wykonywany w krótkotrwałym znieczuleniu ogólnym lub miejscowym. Zabieg ten można przeprowadzić w celu diagnostycznym (potwierdzenie obecności wydzieliny, pobranie materiału do badania mikrobiologicznego) lub terapeutycznym (ewakuacja wydzieliny, zmniejszenie dolegliwości bólowych, zapobieżenie powikłaniom). Wskazaniami do nacięcia błony bębenkowej są:
- ostre zapalenie ucha środkowego przebiegające z bardzo dużymi dolegliwościami bólowymi, znacznie uwypukloną błoną bębenkową, wysoką gorączką i ciężkim stanem ogólnym
- burzliwy przebieg choroby u niemowląt lub małych dzieci
- potencjalne lub potwierdzone powikłania wewnątrzskroniowe (zapalenie wyrostka sutkowatego, niedowład lub porażenie nerwu VII, zapalenie błędnika) i wewnątrzczaszkowe w przebiegu ostrego zapalenia ucha środkowego
- brak odpowiedzi na stosowane leczenie antybiotykiem
- rozwój ostrego zapalenia ucha środkowego w trakcie antybiotykoterapii z innych przyczyn
- ostre zapalenie ucha środkowego u chorych z niedoborami immunologicznymi
- podejrzenie obecności nietypowych patogenów (chorzy z oddziałów intensywnej terapii).
W leczeniu nawracającego zapalenia ucha środkowego niekiedy stosuje się założenie drenów wentylacyjnych i usunięcie migdałka gardłowego (adenoidektomia), głównie u dzieci ze współistniejącym przerostem migdałka gardłowego (zobacz: Przerost migdałków u dzieci).
Czy możliwe są powikłania?
Ostre zapalenie ucha środkowego w większości wypadków cofa się bez powikłań i trwałych następstw nawet wtedy, gdy w jego przebiegu doszło do perforacji błony bębenkowej. Perforacja taka zamyka się zwykle w ciągu kilku dni. W gruncie rzeczy u wielu chorych ostre zapalenie ucha środkowego cofa się samoistnie bez antybiotykoterapii. Po 24 godzinach dolegliwości ustępują u około 60% nieleczonych chorych, a po 24 godzinach u 80% nieleczonych chorych.
Niemniej u 40% chorych po przebytym ostrym zapaleniu ucha środkowego przez ponad miesiąc utrzymuje się w uchu wysięk powodujący czasowy niedosłuch. W większości przypadków ustępuje on samoistnie. Jedynie u 10% utrzymuje się ponad 3 miesiące i może wymagać leczenia.
U dzieci <2. roku życia samoistna poprawa jest mniej prawdopodobna, następuje jedynie u około połowy chorych. Połowa dzieci w tej grupie wiekowej ma powtórne ostre zapalenie ucha środkowego lub wysięk utrzymujący się ponad 3 miesiące.
Nawracające zapalenie ucha środkowego dotyczy głównie dzieci <2. roku życia (15%), ale również tu samoistna poprawa następuje z czasem.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia ostrego zapalenia ucha środkowego wskazana jest kontrola wziernikowa i badanie słuchu w celu ustalenia, czy zmiany zapalne cofnęły się całkowicie, czy pozostał wysięk. Jeżeli wysięk utrzymuje się, konieczna jest kolejna kontrola po kilku tygodniach (zobacz: Wysiękowe zapalenie ucha środkowego.
Co robić, aby uniknąć zachorowania?
Aby uniknąć choroby należy karmić dziecko piersią (przynajmniej przez pierwsze 6 miesięcy), chronić przed dymem tytoniowym, nie karmić butelką w pozycji leżącej, nie używać smoczka powyżej 6. miesiąca życia, ograniczać narażenie na infekcje górnych dróg oddechowych, zrezygnować ze żłobka, przedszkola, zaszczepić dziecko przeciwko pneumokokom (w niewielkim procencie ograniczają częstość ostrych zapaleń ucha, skuteczniejsze w ograniczaniu nawracającego zapalenia ucha, skuteczne w prewencji pierwotnej – przed wystąpieniem zachorowania) - zobacz: Ochrona przed dymem tytoniowym, Szczepienie przeciwko pneumokokom.